
Бесплатный фрагмент - Метаболический синдром, висцеральный жир, жировая дистрофия печени и диабет 2 типа
Предисловие

Книга будет реально полезной людям, для которых актуальна тема сахарного диабета второго типа.
Я провела исследования некоторых источников (в основном англоязычных). Нашла самые для себя интересные и полезные с точки зрения борьбы с сахарным диабетом второго типа. Делюсь ценными (в т.ч. для меня лично) знаниями и желаю всем нам здоровья.
Могут быть противопоказания. Требуется консультация специалиста.
I Что такое метаболический синдром и есть ли он у вас?
1.1 Что собой представляет метаболический синдром. Метаболический синдром отличается распространенностью
Что собой представляет метаболический синдром
Метаболический синдром также называемый синдромом инсулинорезистентности, — это группа состояний, которые вместе работают на повышение риска возникновения таких недугов, как диабет, ишемическая болезнь сердца, инсульт и иных, относящихся к серьезным проблемам со здоровьем.
Метаболический синдром отличается распространенностью
Например, в Соединенных Штатах Америки примерно у одного из трех взрослых людей есть метаболический синдром. Хорошей новостью является то, что его предотвращение в значительной степени реально.
Знание факторов риска и внесение корректив в образ жизни, чтобы он становился более здоровым, способны помочь вам снизить вероятность развития метаболического синдрома и/или проблем со здоровьем, которые он способен вызвать.
1.2 Состояния, говорящие о возможности наличия у вас метаболического синдрома

У вас может быть метаболический синдром, если у вас наблюдается одно или более из следующих состояний.
Большая по объему талия
Это также называется абдоминальным ожирением или «формой наподобие яблока». Избыточный жир в области живота является более значимым фактором риска сердечных заболеваний, чем аналичие избытка жира в других частях тела.
Высокое кровяное давление
Если ваше кровяное давление склонно к повышению и остается высоким в течение длительного временного периода, это способно нанести вред вашему сердцу и вашим кровеносным сосудам. Высокое кровяное давление также способно привести к образованию бляшек, накоплению воскообразного вещества в ваших артериях.
Бляшки способны вызывать заболевания сердца и кровеносных сосудов, такие как сердечный приступ либо инсульт. Это может спровоцировать повреждение кровеносных сосудов и привести к повышению риска образования тромбов. Тромбы могут вызывать заболевания сердца и кровеносных сосудов.
При наличии диабета 2-го типа имеет место увеличение развития многих довольно серьезных заболеваний. В том числе может наблюдаться повышение уровня кровяного давления.
Высокий уровень триглицеридов в крови
Понятие триглицеридов хорошо известно тем, кто заботится о своем здоровье и проходил липидограмму. Липидограмма позволяет оценить количество различных видов жиров в крови, включая триглицериды — нейтральные жиры. Они поступают в организм с продуктами питания и образуются в кишечнике, печени и жировой ткани. Триглицериды играют ключевую роль в организме, являясь основным источником энергии для клеток. Однако повышенный уровень триглицеридов способен явиться реальной причиной возникновения весьма серьезных заболеваний.
Какой уровень триглицеридов считается нормальным? Для взрослых особ оптимальным считается результат анализа крови, взятого на голодный желудок, менее 1,7 ммоль/л. В то же время для полноценной оценки липидного обмена этого показателя недостаточно. Важно также измерить общий холестерин, липопротеины разной плотности и произвести исчисление атерогенного коэффициента. Все эти параметры входят в состав липидограммы — комплексного исследования.
Избыток триглицеридов в крови способен как являться признаком, так и провоцировать развитие определенных недугов, среди которых значится и диабет.
II Причины возникновения метаболического синдрома и факторы риска
Метаболический синдром имеет несколько причин, и каждая влияет на другую. Вы можете контролировать некоторые из этих причин, такие как ваш рацион питания и уровень физической активности. Причины иного рода, такие как ваш возраст и ваши гены, контролировать, к сожалению, у вас не получится.
2.1 Что вызывает метаболический синдром? Что повышает риск метаболического синдрома?
Что вызывает метаболический синдром?
Вес конкретного человека является основной причиной метаболического синдрома. Жировые клетки, особенно в области живота, способны провоцировать повышение уровня химических веществ, называемых свободными жирными кислотами.
Свободные жирные кислоты способны провоцировать повышение уровня других химических веществ и гормонов которые влияют на то, как ваш организм контролирует уровень сахара в крови. Ваш организм может плохо реагировать на инсулин, гормон, который контролирует, сколько сахара ваши мышцы и органы поглощают из крови. Это называется резистентностью к инсулину.
Свободные жирные кислоты и резистентность к инсулину могут повысить ваш «плохой» холестерин ЛПНП и снизить ваш «хороший» холестерин ЛПВП. Инсулинорезистентность также способна повысить ваше кровяное давление и уровень триглицеридов в крови.
Нарушения в работе иммунитета способны спровоцировать избыточные жировые отложения, которые начинают синтезировать соединения, провоцирующие воспалительные процессы в теле. Данное воспаление может стать причиной формирования бляшек — субстанции, напоминающей воск, и располагающейся в стенках сосудов. Отделяясь, эти бляшки способны перекрывать просвет кровеносных путей. Воспалительные реакции также способствуют развитию инсулинорезистентности, повышению артериального давления и возникновению патологий сердечно-сосудистой системы.
Что повышает риск метаболического синдрома?
На риск развития метаболического синдрома влияют некоторые переменные, которые вы можете контролировать, например, образ жизни, привычки, а также некоторые переменные, которые вы контролировать не можете, например, возраст или семейный анамнез.

2.3 Факторы риска, которые вы можете контролировать
Образ жизни
Следующие привычки образа жизни могут повысить риск развития метаболического синдрома:
Отсутствие активности.
Нездоровое питание и выбор больших порций
Недостаток качественного сна, который помогает контролировать усвоение организмом питательных веществ из потребляемой пищи
Курение и употребление большого количества алкоголя
Во время беременности эти привычки могут сработать на повышение риска развития у вашего ребенка метаболического синдрома в дальнейшей жизни.
Профессия

У людей, работающих посменно, повышен риск метаболического синдрома, поскольку у них зачастую наблюдается нарушение циркадных ритмов, которые не соответствуют окружающей среде. Это способно вызвать проблемы с тем, как ваш организм усваивает питательные вещества из потребляемой пищи.
Примечание:
Циркадные (или циркадиальные) ритмы — это повторяющиеся колебания в активности различных биологических процессов, обусловленные чередованием дня и ночи. Продолжительность этих ритмов, как правило, составляет около 24 часов. Хотя они и зависят от внешних факторов, циркадные ритмы возникают внутри организма, выступая в роли его внутренних биологических часов. Эти ритмы обнаруживаются у самых разнообразных живых существ, включая цианобактерии, грибы, растения и животных. Наиболее распространенным примером циркадного ритма является цикл сна и бодрствования.
2.4 Факторы риска, которые вы не сможете контролировать. Как предотвратить метаболический синдром
Возраст
Риск развития метаболического синдрома увеличивается с возрастом.
Окружающая среда
Низкий социально-экономический статус может привести к нездоровому питанию и малоподвижному образу жизни, а также стать причиной недостатка сна (депривации сна).
Семейная история и генетика
Ваши гены могут оказать влияние на ваш вес или на то, как ваш организм реагирует на инсулин. У вас более высокий риск метаболического синдрома, если у других членов вашей семьи был диабет, метаболический синдром либо любой из его факторов риска.
Другие заболевания и проблемы

Следующие заболевания и негативно окрашенные состояния могут повысить риск развития метаболического синдрома.
Избыточный вес и ожирение являются ключевыми факторами риска метаболического синдрома, поскольку они способны работать на повышение уровня «плохого» холестерина ЛПНП, триглицеридов в крови и артериального давления, а также снижение уровня «хорошего» холестерина ЛПВП.
Избыточный вес и ожирение во время беременности могут повысить риск метаболического синдрома у вашего еще не рожденного ребенка. У младенцев низкий вес при рождении и быстрый набор веса после рождения могут повысить риск метаболического синдрома в дальнейшей жизни.
Синдром поликистозных яичников (СПКЯ) — это состояние, при котором на яичниках растут заполненные жидкостью мешочки, называемые кистами. Гормональные изменения, вызывающие СПКЯ, также способны привести к большой по объему талии, высокому уровню сахара в крови, высокому уровню триглицеридов и низкому уровню «хорошего» холестерина ЛПВП.
Проблемы с иммунной системой способны вызвать некоторые кожные заболевания, такие как псориаз, которые повышают риск. Некоторые методы лечения рака, которые влияют на иммунную систему, также способны повышать рассматриваемый риск.
Проблемы со сном, включая недосыпание (депривацию сна), нарушения циркадных ритмов и апноэ во сне, могут повысить риск. Некоторые лекарства, используемые для лечения аллергии, биполярного расстройства, депрессии, ВИЧ и шизофрении, также повышают риск.
Пол
В пожилом возрасте женщины имеют более высокий риск метаболического синдрома, чем мужчины. Это связано с тем, что изменения уровня гормонов после менопаузы способны сработать на повышения риска получения большой талии, высокого уровня сахара в крови и низкого уровня «хорошего» холестерина ЛПВП.
Как предотвратить метаболический синдром
Следующие шаги могут помочь вам предотвратить метаболический синдром:
Поддерживайте здоровый вес. Внесите изменения в образ жизни, полезные для вашего сердца, например, начните правильно питаться, регулярно заниматься спортом и бросьте курить. Запланируйте регулярные визиты к врачу, чтобы следить за уровнем холестерина, триглицеридов, артериального давления и сахара в крови.
III Висцеральный жир
При подготовке данной главы использовался источник [3].
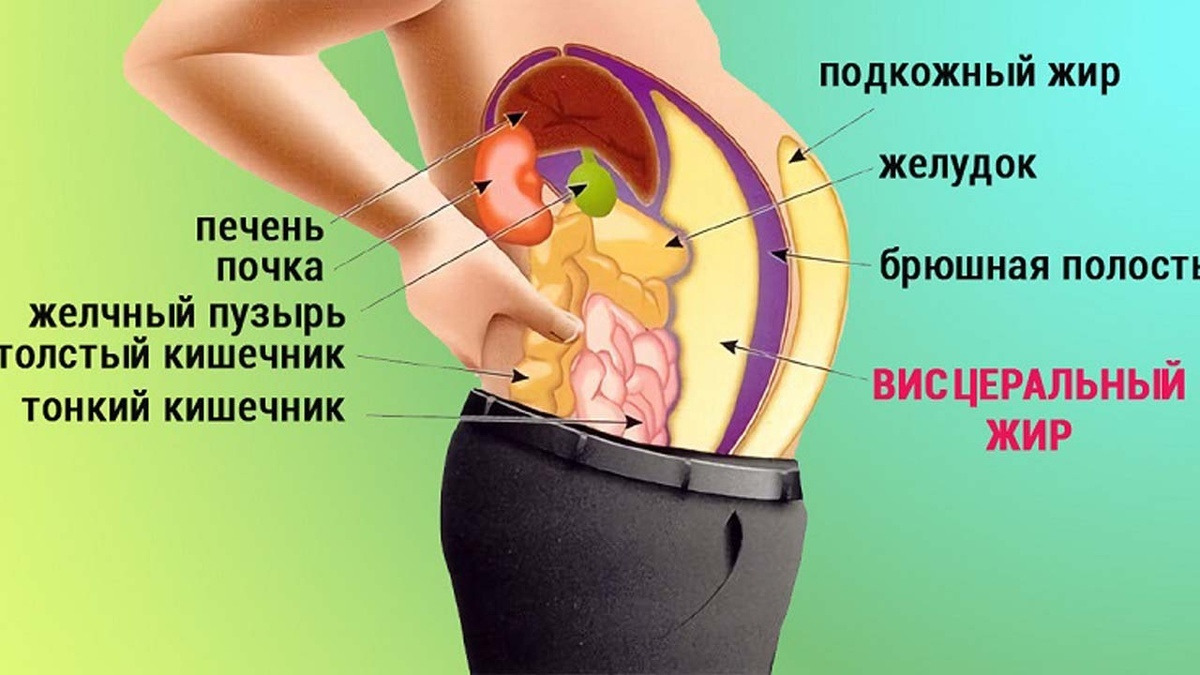
3.1 Что такое висцеральный жир? Слишком много висцерального жира для вас вредно
Что такое висцеральный жир?
В то время как подкожный жир находится прямо под кожей, где вы можете его ущипнуть, висцеральный жир находится глубже. Вы можете найти его под мышцами живота и вокруг внутренних органов.
Висцеральный жир — это жир, который обволакивает органы в вашем животе, которые находятся глубоко внутри вас. Он может окружать вашу печень, кишечник, желудок и другие внутренние органы.
Слишком много висцерального жира для вас вредно
Здорово и нормально иметь некоторое количество висцерального жира. Он есть у всех. Этот жир может защитить ваши внутренние органы. Иногда его называют «активным жиром», потому что он влияет на то, как функционирует ваш организм. Но чрезмерно много висцерального жира для вас вредно. Он несет с собой больший риск проблем со здоровьем, таких как диабет, болезни сердца и инсульт.
3.2 Обычно количество висцерального жира у вас будет увеличиваться вместе с другим жиром вашего тела. Висцеральный жир против подкожного жира
Обычно количество висцерального жира у вас будет увеличиваться вместе с другим жиром вашего тел
Хотя этот тип жира может сочетаться с большим животом, который вы можете видеть снаружи, вы не можете видеть висцеральный жир. Также возможно, что у вас может быть плоский живот и немного видимого жира, но при этом внутри вас все еще будет висцеральный жир. Но обычно количество висцерального жира у вас будет увеличиваться вместе с другим жиром вашего тела.
Только дорогостоящее сканирование может точно измерить, сколько у вас висцерального жира, но ваш врач не назначит тест только по этой причине. Если вы хотите получить приблизительное представление дома, вы можете использовать простую рулетку, чтобы оценить его на основе размера вашей талии.
Висцеральный жир против подкожного жира
Подкожный означает под кожей. Так что подкожный жир — это жир, который находится прямо под кожей. У вас может быть больше этого типа жира вокруг бедер, ягодиц и живота. Этот тип жира можно ущипнуть. С висцеральным жиром этого сделать нельзя, потому что он находится слишком глубоко под мышцами живота.
Подкожный жир может быть на животе и в других частях тела. Висцеральный жир находится только глубоко в животе, где находится большинство внутренних органов.
У большинства людей около 90% жира в организме находится под кожей или подкожно. Остальные 10% — это более глубокий висцеральный жир.
3.3 Риски для здоровья, связанные с висцеральным жиром
Висцеральный тип жира с большей вероятностью повышает риск серьезных медицинских проблем
Избыток любого жира в организме может быть риском для здоровья. Но по сравнению с жиром, который находится прямо под кожей, висцеральный тип с большей вероятностью повышает риск серьезных медицинских проблем. Сердечно-сосудистые заболевания, болезнь Альцгеймера, рак, диабет 2 типа, инсульт и высокий уровень холестерина — вот некоторые из заболеваний, которые тесно связаны с избытком жира на животе.
Исследователи подозревают, что висцеральный жир производит больше определенных белков, которые воспаляют ткани и органы вашего тела и сужают кровеносные сосуды. Это может привести к повышению артериального давления и вызвать другие проблемы. Висцеральный жир и болезни сердца
Исследования показали связь между висцеральным жиром и болезнями сердца. Например, одно исследование показало, что женщины с самой большой талией относительно размера бедер в два раза чаще страдают болезнями сердца. У здоровых женщин, которые не курят, риск сердечных заболеваний увеличивается на 10%, когда размер их талии увеличивается на 2 дюйма. Но в большинстве исследований висцеральный жир не измеряется напрямую. Висцеральный жир и болезнь Альцгеймера
Другое исследование показало, что у людей с большим количеством жира на животе и висцерального жира риск развития деменции, включая болезнь Альцгеймера, в три раза выше, чем у людей с меньшим количеством жира на животе.
Висцеральный жир и рак
Исследования показали связь между висцеральным жиром и раком, включая колоректальный рак. В одном исследовании люди с наибольшим количеством висцерального жира имели в три раза большую вероятность получить предраковые полипы в толстой кишке. Висцеральный жир и диабет 2 типа
Избыток висцерального жира связан с резистентностью к инсулину, что повышает риск развития диабета 2 типа.
Висцеральный жир и инсульт
Хотя причины неясны, исследования показали, что люди с большим количеством висцерального жира более склонны к инсульту. Висцеральный жир также повышает риск инсульта в более раннем возрасте.
Висцеральный жир и высокий уровень холестерина
Висцеральный жир напрямую связан с более высоким уровнем холестерина, включая «плохой» холестерин ЛПНП, в крови. Висцеральный жир и высокое кровяное давление
Висцеральный жир также связан с высоким кровяным давлением (гипертонией).

3.4 Проблема измерения висцерального жира
Как измерить висцеральный жир
Нет способа узнать точно, где и сколько у вас висцерального жира, без дорогостоящих визуализирующих тестов. Они вряд ли вам когда-либо понадобятся только для измерения жира в организме. Но есть более простые способы получить представление о том, сколько у вас висцерального жира. Поскольку висцеральный жир обычно составляет около 10% всего жира в организме, вы можете примерно определить его количество, исходя из вашего процента от общего жира в организме. Если у вас больше общего жира в организме, чем рекомендует ваш врач, у вас часто будет больше и висцерального жира.
Лучше сосредоточить свое внимание на проверенных способах чувствовать себя лучше и улучшить свое здоровье
Важно помнить, что ни один простой показатель не может рассказать вам все о вашем здоровье. Если вы беспокоитесь, что ваше здоровье находится под угрозой, спросите своего врача, какие тесты он порекомендует. Лучше сосредоточить свое внимание на проверенных способах чувствовать себя лучше и улучшить свое здоровье, чем концентрироваться на форме или размере своего тела.
Объем талии
Это простой способ получить приблизительную оценку. Оберните сантиметровую ленту вокруг талии над пупком, сохраняя живот расслабленным. У женщин 35 дюймов и более могут быть признаком большего количества висцерального жира. У мужчин это 40 дюймов. Предупреждение: это грубый инструмент, особенно если вы очень крупный человек. А если вы азиатского происхождения, то эталон для висцерального жира снижается до 31,5 дюймов для женщин и 35,5 дюймов для мужчин.
ИМТ
Индекс массы тела — это формула для расчета вашего веса относительно вашего роста. Онлайн-калькуляторы могут сделать расчеты за вас. ИМТ 30 или выше обычно считается ожирением для человека ростом 5 футов 9 дюймов. Более высокий ИМТ может быть признаком того, что у вас больше висцерального жира, чем это необходимо для здоровья.
Если вы азиатско-американец, ИМТ 23 или выше может быть поводом для беспокойства.
Предупреждение: ИМТ не очень хорошо подходит для оценки количества вашего жира из-за различий между людьми в составе тела (количество жира, мышц и костей) и форме. Эти факторы также различаются в зависимости от расы и этнической группы, пола, гендера и возраста. ИМТ может дать вам представление, но сам по себе он не может сказать вам, сколько у вас общего жира в организме или висцерального жира или насколько вы здоровы. Соотношение бедер и талии
Используйте сантиметровую ленту, чтобы узнать размер талии и бедер, затем разделите размер талии на размер бедер. Соотношение более 0,85 у женщин и 0,90 у мужчин может означать, что у вас больше жира на животе, чем это необходимо для здоровья, включая висцеральный жир. Но исследования показывают, что более простое измерение вашей талии может быть столь же хорошим.
Форма тела

Посмотрите в зеркало. То, где ваше тело склонно хранить жир, может дать вам подсказку. Если вы яблоко — большой корпус и более тонкие ноги — это часто может означать больше висцерального жира. Такая форма тела чаще встречается у мужчин. Женщины чаще бывают грушами — с большими бедрами и ягодицами. Исследования показывают, что жир в верхней части тела несет больше рисков для здоровья, что может быть одной из причин, по которой женщины обычно живут дольше мужчин.
Визуализационные тесты
Эти дорогостоящие сканирования — единственный способ проверить точное количество висцерального жира. Если ваш врач назначит КТ или МРТ для проверки на наличие другого заболевания, они также могут получить подробную картину вашего висцерального жира.
3.5 Как уменьшить висцеральный жир
Вам не нужно следовать особой диете или делать особые упражнения, чтобы избавиться от висцерального жира. Просто следуйте обычным стратегиям, чтобы стать здоровее и подтянутее. Те же привычки, которым вы следуете, чтобы стать здоровее или худее, уменьшат ваш висцеральный жир, если у вас его слишком много.
Продолжайте двигаться

Упражнения могут помочь вам избавиться как от висцерального жира, так и от подкожного жира, который вы можете увидеть и ущипнуть. А если вы теряете вес с помощью диеты, упражнения могут помочь вам его удержать. Каждая мелочь полезна. Ходите гулять после ужина. Ходите по лестнице. Катайтесь на велосипеде вместо того, чтобы водить машину. Старайтесь уделять не менее 30 минут такого рода умеренным аэробным упражнениям каждый день.
Важно сохранять и наращивать мышцы
Тренируйтесь с отягощениями, делайте силовые упражнения, такие как отжимания и приседания, или занимайтесь йогой.
Питайтесь разумно
Исследования показывают, что больше кальция и витамина D в вашем организме может быть связано с меньшим количеством висцерального жира. Так что налегайте на листовую зелень, такую как листовая капуста и шпинат. Тофу и сардины также являются хорошим выбором, как и молочные продукты, такие как йогурт, сыр и молоко.
Не потребляйте определенные продукты, которые похоже, способствуют образованию жира на животе
Одним из них являются трансжиры, которые содержатся в мясе и молочных продуктах, а также в жареных или обработанных продуктах. Газированные напитки, конфеты, обработанные хлебобулочные изделия и другие продукты, подслащенные фруктозой, следует употреблять в очень умеренных количествах.
Поэтому читайте этикетки и избегайте таких ингредиентов, как «частично гидрогенизированные масла» или «кукурузный сироп с высоким содержанием фруктозы». И следуйте обычным правилам здорового питания, употребляя много свежих продуктов, цельнозерновых продуктов, таких как пшеничный хлеб и овсянка, и постного белка, такого как курица без кожи, рыба, яйца, бобы и нежирные молочные продукты.
Хорошо спите
Примите меры, чтобы высыпаться и получать достаточно качественного сна. Если вы не спите хорошо или спите недостаточно, вы можете быть подвержены риску накопления висцерального жира.
Боритесь со стрессом
Когда вы в стрессе, ваш организм вырабатывает больше гормона кортизола. Этот режим «бей или беги» может привести к тому, что ваш организм будет накапливать больше висцерального жира. Хорошие способы снизить стресс включают йогу, медитацию или даже прогулку на свежем воздухе.
Избегайте алкоголя
Алкоголь в умеренных количествах допустим. Но чрезмерное употребление алкоголя может привести к накоплению висцерального жира.

3.6 Когда следует обратиться к врачу по поводу висцерального жира. Выводы
Когда следует обратиться к врачу по поводу висцерального жира
Если вы обеспокоены тем, что у вас больше висцерального жира, чем вам хотелось бы, и что это может поставить под угрозу ваше здоровье, поговорите о своих опасениях с врачом. Вы можете узнать, есть ли у вас повышенный риск диабета 2 типа и других заболеваний.
Ваш врач также может проверить ваше кровяное давление, частоту сердечных сокращений и другие жизненно важные показатели. Он может проверить образцы вашей крови или мочи, чтобы получить полную картину вашего здоровья. Спросите, рекомендуют ли они какие-либо конкретные изменения в вашем рационе, физических упражнениях или других привычках. Но помните, что лучший способ уменьшить количество висцерального жира — следовать тем же здоровым привычкам, которые вы бы соблюдали, чтобы стать здоровее в целом.
Выводы
Висцеральный жир — это жир, который вы находите вокруг внутренних органов. Хотя вы не можете его увидеть или почувствовать, вы можете получить представление о том, сколько у вас его и может ли он представлять опасность для вашего здоровья, отслеживая общее количество жира в организме.
Лучший способ снизить уровень висцерального жира и связанные с ним риски для здоровья, если его чрезмерно много, — это следовать тем же простым шагам, которые вы бы сделали, чтобы стать здоровым в целом: правильно питайтесь, занимайтесь спортом, полноценно спите и уменьшайте стресс. Если вас беспокоит проблема висцеральный жира, обратитесь к врачу за советом.
3.7 Часто задаваемые вопросы о висцеральном жире

Как избавиться от висцерального жира?
Вы можете избавиться от висцерального жира, занимаясь спортом и питаясь здоровой пищей. Это может занять пару месяцев, но висцеральный жир обычно легче сбросить, чем жир прямо под кожей. Это потому, что ваш организм расщепляет его быстрее. Сгорает ли висцеральный жир первым?
Висцеральный жир, как правило, является первым типом, который вы потеряете, если начнете больше заниматься спортом. Наряду с регулярными упражнениями старайтесь вставать и делать перерывы в течение дня, если вы слишком много сидите. Займитесь активным хобби. Даже простое ерзание может помочь вам сжигать энергию. Висцеральный жир — это то же самое, что и жир на животе?
Висцеральный жир — это один из видов жира на животе. Он находится под мышцами живота и вокруг органов. Жир на животе прямо под кожей — это подкожный жир.
Какие продукты вызывают висцеральный жир?
Продукты с большим количеством трансжиров и рафинированного сахара могут привести к накоплению висцерального жира. Старайтеого есть больше цельных продуктов, включая много фруктов, овощей, цельного зерна и полезных белков.
Уменьшает ли интервальное голодание висцеральный жир?
Прерывистое голодание означает, что вы потребляете все свои калории каждый день в течение определенного периода времени. Например, вы можете потреблять все свои калории между 9 утра и 5 вечера. Некоторые исследования показывают, что такой способ питания может помочь вам уменьшить количество висцерального жира.
IV Связь сахарного диабета 2-го типа с неалкогольной жировой болезнью печени. Как диагностировать состояние печени?
При подготовке этой подглавки использовались источники
[4], [5], [6] и [7].
4.1 Сахарный диабет 2-го типа в клинической практике часто сочетается с неалкогольной жировой болезнью печени. Жир печени является более значимым независимым фактором для метаболизма глюкозы, чем висцеральный жир
Сахарный диабет 2-го типа в клинической практике часто сочетается с неалкогольной жировой болезнью печени
Сахарный диабет (СД) 2-го типа в клинической практике часто сочетается с неалкогольной жировой болезнью печени (НАЖБП), которая имеет несколько клинико-морфологических форм и развивается у пациентов, не злоупотребляющих алкоголем [4]. Сочетание СД 2-го типа и НАЖБП связано не только с высоким риском развития цирроза печени и гепатоцеллюлярной карциномы у данной категории больных.
Хотя все аспекты этиологии НАЖБП до конца не известны, указывается на роль инсулинорезистентности в ее развитии. Эта концепция содействовала проведению нескольких клинических исследований с применением метформина как инсулинового сенситайзера у инсулинорезистентных пациентов с НАЖБП. Полученные результаты подчеркивают значение метформина в лечении НАЖБП в сочетании с гипокалорийной диетой и контролем массы тела. Гипокалорийная диета представляет собой сбалансированную систему питания, включающую продукты всех основных групп.
Жир печени является более значимым независимым фактором для метаболизма глюкозы, чем висцеральный жир
Висцеральный жир независимо связан с заболеваемостью и смертностью от ишемической болезни сердца и связан с метаболическим синдромом, диабетом и сердечно-сосудистыми заболеваниями. По этой причине в исследовании висцеральный жир использовался в качестве клинической меры риска ожирения. Кантартзис и др. сообщили, что жир печени является более значимым независимым фактором для метаболизма глюкозы, чем висцеральный жир [5].
До сих пор влияние жира печени по сравнению с висцеральным жиром на определение метаболического синдрома не было изучено подробно. Поэтому в этом исследовании исследователи попытались определить, какой из этих жиров, измеренный с помощью КТ, был более тесно связан с метаболическим синдромом.
4.2 Место накопления жира является более важным фактором риска для метаболического расстройства, чем само ожирение. Как диагностировать состояние печени?
Место накопления жира является более важным фактором риска для метаболического расстройства, чем само ожирение
Исследования показали, что хотя ожирение тесно связано с метаболическим расстройством, место накопления жира является более важным фактором риска для метаболического расстройства, чем само ожирение. В этом исследовании [5], используя данные 98 участников, которые посетили центр укрепления здоровья в университетской больнице, сотрудники попытались определить, является ли висцеральный жир или жир печени более значимым фактором риска для метаболического синдрома.
Примечание:
Метаболический синдром представляет собой расстройство в работе обмена веществ, часто сопровождающееся избыточным весом. У пациентов с данным состоянием возрастает вероятность возникновения болезней сердечно-сосудистой системы, диабета, проблем с суставами, злокачественных новообразований и ряда других заболеваний. Статистика показывает рост числа заболевших этим синдромом из года в год.
Несмотря на известную связь между висцеральным жиром и резистентностью к инсулину и метаболическими нарушениями, результаты показывают, что накопление жира в инсулиночувствительных тканях может быть более важным фактором, определяющим чувствительность к инсулину, чем сам висцеральный жир.
В заключение было обнаружено, что жир печени был больше связан с метаболическим синдромом, чем висцеральный жир. Таким образом, НАЖБП может являться более значимым фактором риска метаболического синдрома, а следовательно, диабета 2 типа, чем висцеральное ожирение [5].

Итак, остается неясным — что первично — диабет 2-го типа или неалкогольная жировая болезнь печени. Что на что влияет? Или влияние взаимное? Возможно есть повод сказать, что диабет 2 типа = НАЖБП. И ясно, что в любом случае принятие метформина вкупе с принятием препаратов магния и витамина B12 очень приветствуется и что надо проверяться на наличие/отсутствие того и другого недуга.
Из источника [7]:
В интервью Синклер утверждает, что принимает 1 г метформина по двум причинам: «У моей семьи есть история диабета, и метформин очень эффективен в лечении диабета и даже его профилактике. Поэтому я делаю это по причине болезни». «Работа многих лабораторий показала, что не только животные, но и десятки тысяч людей, принимавших участие в клинических испытаниях, получили пользу от этого препарата, который, по-видимому, усиливает и имитирует преимущества голодания». Вот несколько положительных эффектов метформина, выявленных в исследованиях на животных: Восстанавливает мышцы и уменьшает жир
Предотвращает деградацию сухожилий — соединительной ткани между мышцами и костями. Ограничивает ухудшение оргона
Также некоторые утверждают, что метформин омолаживает организм.
Примечание:
Я (Акулич М. В.) вместе с метформином принимаю аспаркам и комплекс витаминов группы B. Это помогает мне избавляться от ночных судорог, предположительно вызываемых метформином.
Как диагностировать состояние печени?
Люди нередко жалуются на слабость, неприятные ощущения и полноту в правом подреберье, а анализ крови часто показывает повышенный уровень печеночных ферментов АЛТ и АСТ. Однако встречаются ситуации, когда никаких жалоб не предъявляется, а изменения в печени обнаруживаются случайно, в ходе обследования. Выявить эти изменения можно с помощью профилактического УЗИ, анализа функциональных показателей крови и эластографии.
Эластография — это способ оценки упругости (плотности) печени, основанный на том, что патологические процессы влияют на жесткость тканей и по-разному отражают ультразвук. Стеатоз, при котором в гепатоцитах содержится не менее 10% жира, можно оценить с помощью системы CAP (Параметр контролируемого затухания), представляющей собой неинвазивный метод количественной оценки стеатоза, измеряемый в децибелах на метр (дБ/м) и отражающий степень ослабления ультразвука при прохождении через печень. До недавнего времени для определения природы и выраженности изменений в печени применялась только биопсия — считавшийся эталоном в диагностике заболеваний печени. Сегодня в большинстве случаев биопсию можно заменить на эластографию — безопасный метод, позволяющий оценить степень уплотнения печени и, следовательно, выявить тяжесть функциональных нарушений.
Эластографию, также известную как эластометрию, проводят с помощью аппарата FibroScan (современные модели FibroScan дополнительно оценивают жировой перерождение печени) или ультразвукового сканера с опцией «эластография». Это дает возможность получить более полную картину состояния органа, включая размеры и кровоток, в отличие от FibroScan, который проводит исследование по отдельным точкам. В обоих случаях результатом является определение уровня фиброза. Заболевания печени лечат гепатологи и гастроэнтерологи.
Оценку жесткости печени необходимо проводить, принимая во внимание другие данные о состоянии пациента, полученные при клиническом осмотре и лабораторных анализах. Обратитесь к специалисту для выявления и своевременного устранения изменений в организме, поскольку многие процессы в печени могут быть обращены. Печень — один из немногих органов, обладающих способностью к регенерации при правильном лечении.
V Как висцеральный жир влияет на диабет и что с этим делать
При подготовке данной главы использовался источник [8].
Когда дело доходит до жира в организме, не все типы созданы равными. В организме есть два основных типа жира: подкожный жир, который находится прямо под кожей и может быть ущипнут, и висцеральный жир, более глубокий, скрытый жир, который обволакивает внутренние органы, такие как печень и поджелудочная железа.
Хотя подкожный жир менее метаболически активен, он все равно играет роль в выработке гормонов, таких как лептин (который помогает регулировать аппетит) и эстроген (связанный с повышенным риском рака).
У женщин обычно больше подкожного жира, чем у мужчин, часто сосредоточенного вокруг бедер и ягодиц. Такое распределение жира в форме груши связано с меньшими рисками для здоровья по сравнению с распределением жира в форме яблока, когда жир скапливается вокруг живота и более тесно связан с болезнями.
5.1 Висцеральный жир очень активен в плане метаболизма. Как висцеральный жир увеличивает риск диабета
Висцеральный жир очень активен в плане метаболизма
Висцеральный жир очень активен в плане метаболизма — некоторые даже описывают его как ведущего себя как отдельный орган. Он выделяет ряд воспалительных химических веществ и гормонов, которые способствуют повышению риска серьезных заболеваний, включая болезни сердца, инсульт, некоторые виды рака и диабет 2 типа.
Как висцеральный жир увеличивает риск диабета
Провоспалительная природа висцерального жира является ключевым фактором. Он способствует хроническому воспалению в организме, что является движущей силой многих заболеваний. В случае диабета 2 типа гормоны, выделяемые висцеральным жиром, нарушают нормальную реакцию организма на инсулин. Это приводит к инсулинорезистентности, когда организм неэффективно использует вырабатываемый им инсулин, что со временем приводит к повышению уровня сахара в крови.
Висцеральный жир также влияет на метаболизм глюкозы другими способами. Например, он усиливает глюконеогенез, процесс, при котором печень вырабатывает новую глюкозу. Это еще больше повышает уровень сахара в крови.
Кроме того, избыток висцерального жира снижает чувствительность к инсулину в мышечной и жировой ткани. Это означает, что организм становится менее эффективным в использовании вырабатываемого им инсулина.
Такое сочетание факторов значительно затрудняет поддержание нормального уровня сахара в крови для людей с высоким уровнем висцерального жира, что повышает риск развития диабета 2 типа.
Исследования показали, что висцеральный жир тесно связан с плохим гликемическим контролем. Люди с большим количеством висцерального жира, как правило, имеют повышенный уровень сахара в крови натощак и более высокий HbA1c, маркер, который указывает на средний уровень сахара в крови с течением времени. Это делает управление висцеральным жиром критически важным для профилактики или контроля диабета.
5.2 Эффективные способы уменьшения висцерального жира
Хотя МРТ-сканирование является наиболее точным способом измерения висцерального жира, для большинства людей это непрактично. Более простой метод — измерить окружность талии, которая хорошо коррелирует с уровнем висцерального жира. В общем: У мужчин объем талии более 94 см (37 дюймов) указывает на более высокий риск. У женщин объем талии более 80 см (31,5 дюйма) указывает на более высокий риск.
Знание того, как избавиться от висцерального жира, необходимо для снижения риска диабета. Хотя снижение висцерального жира может быть сложной задачей, это не невозможно. Ключевым моментом является принятие комбинации стратегий, которые фокусируются на улучшении питания, увеличении физической активности и внесении устойчивых изменений в образ жизни. Далее описано несколько проверенных способов борьбы с висцеральным жиром.

Регулярно занимайтесь спортом
Физическая активность — один из самых эффективных способов уменьшить висцеральный жир. Аэробные упражнения, такие как ходьба, бег, плавание и езда на велосипеде, особенно эффективны для сжигания калорий и уменьшения жира на животе. В дополнение к аэробным упражнениям включение силовых тренировок помогает наращивать мышечную массу, что увеличивает метаболизм и дополнительно уменьшает жир.
Здоровая диета
То, что вы едите, играет решающую роль в том, как ваш организм накапливает жир. Диета, богатая цельными зернами, фруктами, овощами и постными белками, может помочь уменьшить висцеральный жир. Важно ограничить употребление сладких продуктов и напитков, а также обработанных углеводов, которые могут привести к накоплению жира вокруг живота.
Поддерживайте здоровый вес
Исследования показывают, что потеря всего 5—7% веса тела может значительно уменьшить висцеральный жир и снизить риск развития диабета. Сочетание сбалансированной диеты и регулярной физической активности является наиболее эффективным способом достижения этого.
Диета и упражнения для сжигания жира на животе
Диета и физические упражнения являются краеугольными камнями снижения висцерального жира и снижения риска диабета. Чтобы эффективно управлять висцеральным жиром, важно внести определенные изменения в свой рацион: Увеличьте потребление клетчатки: продукты, богатые клетчаткой, такие как фрукты, овощи и цельные зерна, могут помочь уменьшить жир на животе, сохраняя чувство сытости дольше, что помогает предотвратить переедание. Клетчатка также поддерживает здоровое пищеварение и помогает регулировать уровень сахара в крови.

Прекратите потребление сахара
Сладкие продукты и напитки являются основным фактором, способствующим образованию жира на животе. Они повышают уровень инсулина, что способствует накоплению жира, особенно вокруг живота. Сокращение потребления добавленных сахаров и обработанных углеводов имеет важное значение для управления диабетом, связанным с жиром на животе
Ешьте больше белка
Белок помогает ускорить ваш метаболизм и снижает аппетит, что облегчает поддержание дефицита калорий, ключевого фактора в потере жира. Включение в ваш рацион постных источников белка, таких как курица, рыба и растительные белки, может помочь в снижении висцерального жира.
Упражнения не менее важны
Регулярная аэробная активность, например быстрая ходьба, бег или плавание, помогает сжигать калории и уменьшать жир. Силовые тренировки наращивают мышцы, что повышает метаболизм и помогает сжигать больше жира, даже в состоянии покоя. Сочетание этих двух типов упражнений — наиболее эффективный способ сбросить висцеральный жир.
Факторы образа жизни, такие как сон и управление стрессом, также играют важную роль в контроле висцерального жира
Вот несколько дополнительных шагов, которые вы можете предпринять: Достаточно спите: плохой сон связан с набором веса, особенно с увеличением висцерального жира. Недостаток сна может нарушить гормоны, которые регулируют голод и аппетит, что приводит к перееданию и набору веса. Стремитесь к 7—9 часам качественного сна каждую ночь, чтобы поддерживать здоровый обмен веществ и уменьшать висцеральный жир.
Управляйте стрессом

Хронический стресс увеличивает выработку кортизола, гормона, который способствует накоплению жира, особенно вокруг живота. Обучение управлению стрессом с помощью таких техник, как медитация, глубокое дыхание или йога, может помочь снизить уровень кортизола и уменьшить жир на животе.
Висцеральный жир является основным фактором риска диабета с абдоминальным жиром и других заболеваний. Однако при правильном подходе, включая сбалансированную диету, регулярные физические упражнения и изменение образа жизни, можно уменьшить висцеральный жир и снизить риск развития диабета. Знание того, как избавиться от абдоминального жира, и последовательное следование этим стратегиям поможет улучшить ваше здоровье в долгосрочной перспективе.
VI Диабет 2 типа и жировая дистрофия печени
При подготовке данной главы использовался источник [9].
6.1 Печень — основной орган метаболизма человека. Что такое жировая дистрофия печени?
Печень — основной орган метаболизма человека
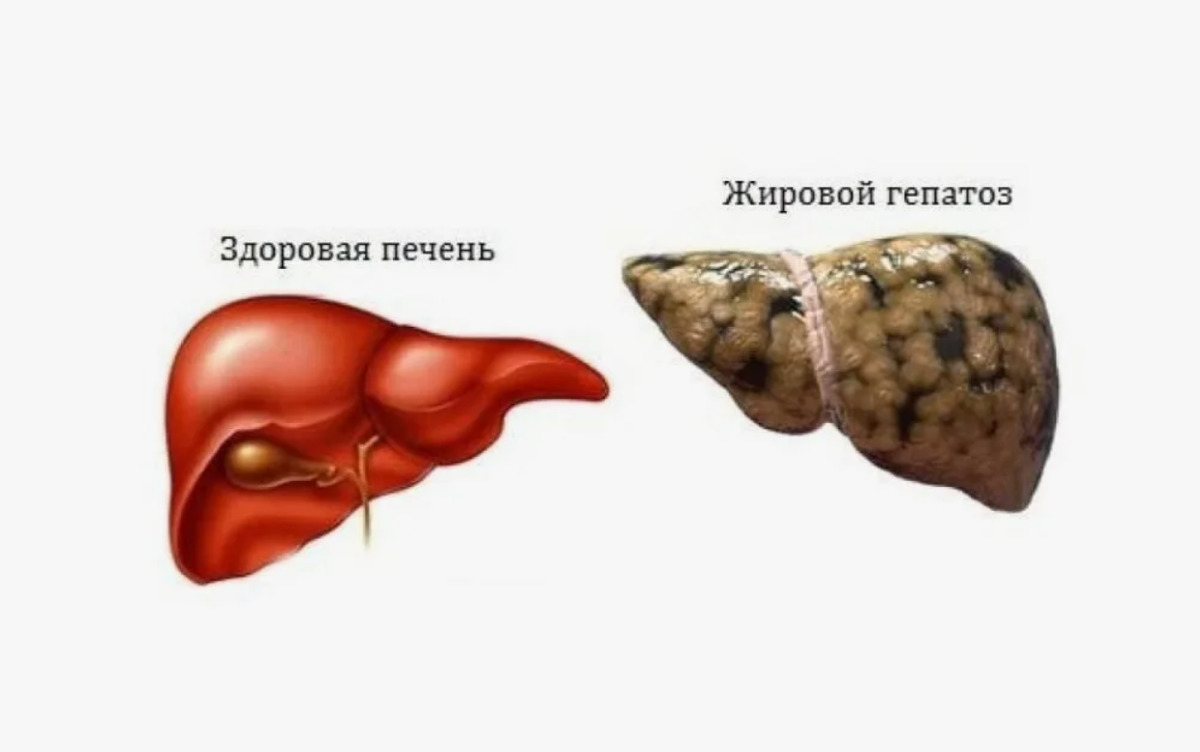
Печень — основной орган метаболизма человека. Она позволяет организму усваивать питательные вещества и выводить токсичные вещества из крови. Метаболические нарушения, такие как ожирение (тучность) и диабет 2 типа, могут нанести вред печени и привести к состоянию, известному как жировая болезнь печени, или просто «жировая печень». Последовательно корректируя образ жизни, вы можете предотвратить накопление жира в клетках печени или даже обратить его вспять, если жировая болезнь печени не прогрессирует. Что такое жировая дистрофия печени?
Жировая болезнь печени — это когда жир начинает откладываться в клетках печени, известных как гепатоциты. Жировая болезнь печени может быть разделена на два типа: алкогольная жировая болезнь печени и неалкогольная жировая болезнь печени (НАЖБП). НАЖБП диагностируется, когда более 5 процентов клеток печени имеют избыточное количество жира. Жировая болезнь печени стала одной из наиболее распространенных медицинских причин для трансплантации печени и тесно связана с диабетом, особенно диабетом 2 типа.

6.2 Уникальность взаимосвязи между жировой дистрофией печени и диабетом 2 типа. Как связаны жировая дистрофия печени и диабет 2 типа?
Уникальность взаимосвязи между жировой дистрофией печени и диабетом 2 типа
Уникальность взаимосвязи между жировой дистрофией печени и диабетом 2 типа заключается в том, что оба состояния влияют друг на друга. Они могут быть как причиной, так и следствием. Это означает, что люди с жировой дистрофией печени имеют более высокий риск развития диабета 2 типа, а диабет 2 типа, в свою очередь, способствует развитию или прогрессированию жировой дистрофии печени. Поскольку термин «неалкогольная жировая болезнь печени» может быть стигматизирующим и дискриминационным, международно признанный экспертный комитет предложил переименовать это состояние. В будущем его следует называть «стеатоз печени, связанный с метаболической дисфункцией» (MASLD).
Как связаны жировая дистрофия печени и диабет 2 типа?
Очень часто и диабет 2 типа, и неалкогольная жировая дистрофия печени связаны с состоянием, называемым метаболическим синдромом, которое подразумевает одновременное наличие нескольких заболеваний или симптомов. К ним относятся: Абдоминальное ожирение или тучность
Повышенный уровень сахара в крови натощак или существующий диабет 2 типа
Повышенный уровень триглицеридов и низкий уровень холестерина ЛПВП
Гипертония
Значительной причиной как метаболического синдрома, так и диабета 2 типа является резистентность к инсулину.
6.3 Инсулинорезистентность играет центральную роль. Каковы признаки жировой дистрофии печени?
Инсулинорезистентность играет центральную роль
Недавние исследования показывают, что люди с диабетом 2 типа и резистентностью к инсулину особенно уязвимы к развитию жировой дистрофии печени. У людей с резистентностью к инсулину клетки мышц, печени и жировой ткани становятся менее восприимчивыми к высвобождению инсулина, в результате чего меньше сахара (глюкозы) всасывается из крови в клетки организма. Это приводит к повышению уровня сахара в крови.
В случае жировой ткани резистентность к инсулину особенно заметна в абдоминальном жире. Абдоминальный жир очень метаболически активен и высвобождает многочисленные свободные жирные кислоты в организм, особенно когда инсулин больше не может эффективно работать из-за резистентности к инсулину. Эти свободные жирные кислоты затем преобразуются в триглицериды в организме и хранятся в клетках печени, заставляя их становиться «жирными».
Избыточное накопление жира в клетках печени может привести к легкому хроническому воспалению, которое способно необратимо повредить ткань печени. Поглощение триглицеридов клетками печени облегчается резистентностью к инсулину, и наоборот, накопление жира в клетках печени усиливает резистентность к инсулину, создавая своего рода «порочный круг».
Каковы признаки жировой дистрофии печени?
Люди с жировой дистрофией печени или жировым воспалением печени обычно не испытывают боли или других симптомов. Тем не менее, следующие симптомы могут быть признаками жировой болезни печени: Постоянная усталость и апатия
Трудность концентрации внимания
Ощущение давления в верхней части живота
Частое чувство сытости
Жалобы в положении лежа на правом боку
Темная моча
Легкий стул
Полезно знать: Жировая дистрофия печени может иметь место даже при нормальных показателях функции печени.
6.4 Как можно предотвратить жировую болезнь печени? Крайне важно проверить свой риск развития этих состояний на ранней стадии
Как можно предотвратить жировую болезнь печени?
Люди с диабетом могут предпринять шаги для предотвращения неалкогольного жирового гепатоза. Здоровый образ жизни в частности играет решающую роль:
Обратите внимание на вес вашего тела и старайтесь избегать избыточного веса, особенно абдоминального ожирения. Вам также следует скорректировать потребление калорий в соответствии с вашими ежедневными потребностями в энергии. Постарайтесь вести активный образ жизни и включите в свой распорядок дня регулярную физическую активность и упражнения.
Постарайтесь избегать алкогольных напитков, насколько это возможно, и убедитесь, что у вас сбалансированная и богатая клетчаткой диета. Высококалорийная пища с вредными жирами и сахарами, такая как газированные напитки, сладкие закуски и жирные сосиски, особенно неблагоприятна. Воздержитесь от курения. Здоровый образ жизни не только предотвращает ожирение печени, но и оказывает положительное влияние на воспалительные процессы, инсулинорезистентность, уровень сахара в крови и уровень липидов в крови.
Крайне важно проверить свой риск развития этих состояний на ранней стадии
Поскольку неалкогольная жировая дистрофия печени и диабет 2 типа могут взаимно влиять друг на друга, крайне важно проверить свой риск развития этих состояний на ранней стадии. Людям с диабетом 2 типа следует пройти обследование у лечащего врача, чтобы определить, есть ли у них жировая дегенерация печени или даже жировое воспаление печени. Это может предотвратить начало прогрессирующего поражения печени.
Полезно знать: Многочисленные исследования показывают, что потребление фруктозы, особенно высокое потребление промышленно произведенной фруктозы, способствует накоплению жира в клетках печени. В результате риск неалкогольного жирового гепатоза значительно увеличивается.
6.5 Стоит проверять состав упакованных продуктов питания. Что увеличивает риск жировой болезни печени?
Стоит проверять состав упакованных продуктов питания
Фруктоза также способствует увеличению абдоминального жира и резистентности к инсулину. Поэтому стоит проверять состав упакованных продуктов питания:
фруктоза промышленного производства все чаще используется в качестве экономически эффективного сырья в пищевой промышленности, например, концентрированный кукурузный сироп с фруктозой (также известный как кукурузный сироп с высоким содержанием фруктозы, HFCS), который можно найти в безалкогольных напитках, сладостях и обработанных пищевых продуктах.
Что увеличивает риск жировой болезни печени?
Жировая дистрофия печени может быть вызвана или спровоцирована различными факторами, включая:
Чрезмерное употребление алкоголя
Отсутствие физической активности
Плохое питание
Принятие много разных лекарств
Беременность
Старость
Метаболический синдром (например, абдоминальное ожирение, резистентность к инсулину)
диабет 2 типа
Как сопутствующее заболевание при других заболеваниях (например, гепатит С).
6.6 Неалкогольная жировая дистрофия печени тесно связана с избыточным весом. Как диагностируется жировая дистрофия печени?
Неалкогольная жировая дистрофия печени тесно связана с избыточным весом
Неалкогольная жировая дистрофия печени тесно связана с избыточным весом (особенно абдоминальным ожирением), резистентностью к инсулину и диабетом 2 типа. Около 70 из 100 человек с диабетом 2 типа имеют жировую болезнь печени. Полезно знать:
Даже у людей с нормальным весом может развиться неалкогольная жировая дистрофия печени. Это случается реже и часто объясняется наследственными причинами. В случаях наличия неалкогольной жировой дистрофии печени у людей с нормальным весом риск развития сахарного диабета 2 типа увеличивается вдвое.
Как диагностируется жировая дистрофия печени?
При подозрении на жировую дистрофию печени, по данным Немецкого общества гастроэнтерологии, заболеваний органов пищеварения и обмена веществ (DGVS), следует первоначально оценить общее состояние здоровья, измерив индекс массы тела (ИМТ), окружность талии и артериальное давление. Кроме того, следует провести анализ крови, который включает специфические показатели печени (трансаминазы), уровень сахара в крови натощак, долгосрочное значение сахара в крови (HbA1c), а также липиды крови (триглицериды, холестерин ЛПВП и ЛПНП).
Это помогает определить, присутствуют ли факторы риска диабета 2 типа или метаболического синдрома, которые, в свою очередь, увеличивают риск развития жировой дистрофии печени. Однако важно отметить, что одного анализа крови недостаточно для диагностики жировой дистрофии печени, поскольку при жировой дистрофии печени показатели сахара в крови бывают незначительны. Повышенные показатели сахара в крови могут быть также связаны с другими причинами. В ходе обследования можно исключить чрезмерное употребление алкоголя, а также другие состояния, такие как нарушения липидного обмена или заболевания кишечника, как возможные причины появления и развития жировой дистрофии печени.
6.7 Для диагностики жировой болезни печени можно использовать несколько неинвазивных методов визуализации. Какие риски для здоровья связаны с жировой дистрофией печени?
Для диагностики жировой болезни печени можно использовать несколько неинвазивных методов визуализации
Как правило, лечащий врач проводит ультразвуковое исследование (сонографию). В случаях жировой болезни печени орган на ультразвуковых снимках выглядит светлее и больше нормы. Магнитно-резонансная спектроскопия (МРС) или эластография также могут использоваться для диагностики жировой болезни печени. МРС определяет содержание жира в печени, а эластография измеряет эластичность печени.
Чтобы исключить другие заболевания печени и определить, присутствует ли уже жировая дистрофия печени или жировое воспаление печени, необходимо провести биопсию печени. Биопсия — это инвазивная процедура. При проведении биопсии используется игла для взятия образца ткани печени, чтобы обеспечить более детальное исследование клеток печени. Биопсию печени часто называют пункцией печени.
Какие риски для здоровья связаны с жировой дистрофией печени?
Неалкогольная жировая дистрофия печени может иметь серьезные последствия для здоровья, особенно когда жировые отложения уже привели к стойкому воспалению в печени. Без лечения это может привести к фиброзу (накоплению фиброзной ткани) и циррозу (рубцеванию печени). На этой стадии печень может выполнять свои разнообразные и жизненно важные функции только в ограниченной степени. Возможные поздние эффекты включают:
Асцит (скопление жидкости в брюшной полости)
Нарушение функции мозга из-за токсинов, которые больше не метаболизируются в печени
Рак печени
Кроме того, неалкогольная жировая дистрофия печени способствует развитию инсулинорезистентности, повышению уровня сахара в крови и нарушению липидного обмена. Все эти факторы работают на повышение риска сердечно-сосудистых заболеваний. Кроме того, у людей с жировой дистрофией печени повышается риск хронической болезни почек и диабетической полинейропатии.
6.8 Как лечится жировая дистрофия печени? Основное внимание в лечении уделяется изменению образа жизни
Как лечится жировая дистрофия печени?
В настоящее время нет одобренных лекарств от неалкогольной жировой болезни печени. Однако ряд лекарств находятся на стадии исследования. Кроме того, несколько лекарств, снижающих уровень сахара в крови, такие как ингибиторы SGLT-2 и агонисты рецепторов GLP-1, в настоящее время тестируются специально для лечения заболеваний печени.
Основное внимание в лечении уделяется изменению образа жизни
Основное внимание в лечении уделяется изменению образа жизни, что, как оказалось, очень эффективно при жировой дистрофии печени. Если избыточный вес, необходимо снизить вес. Потеря веса всего на 5 или 10 процентов может положительно повлиять на неалкогольную жировую болезнь печени.
Потеря веса на 10 процентов может даже обратить вспять неалкогольную жировую болезнь печени. Согласно исследованиям, сбалансированная диета и регулярная физическая активность оказывают очень положительное влияние на прогрессирование неалкогольной жировой болезни печени.
В дополнение к изменениям в питании, могут быть эффективными силовые тренировки (3 часа в неделю при умеренной интенсивности). Поскольку люди с неалкогольной жировой болезнью печени имеют повышенный риск сердечно-сосудистых заболеваний, врач должен регулярно проводить обследования сердца и сосудов. Это позволяет на ранней стадии выявлять и лечить потенциальные сердечно-сосудистые заболевания.
6.9 Диета при жировой дистрофии печени. Откажитесь от алкоголя и курения
Диета при жировой дистрофии печени
Для снижения содержания жира в клетках печени следует сократить потребление быстродействующих углеводов и насыщенных жирных кислот. Средиземноморская диета является возможной диетической моделью для рассмотрения. Особенно рекомендуется избегать продуктов, содержащих сахар.
Откажитесь от алкоголя и курения
Полный отказ от алкоголя или, по крайней мере, минимальное его потребление и отказ от курения также оказывают положительное влияние на жирную печень. Если соответствующие изменения образа жизни постоянно поддерживаются, а ожирение печени не слишком развито, то шансы на полное восстановление печени весьма высоки.
6.10 Изменение образа жизни может обратить вспять накопление жира в печени на ранних стадиях. Насколько распространена неалкогольная жировая дистрофия печени?
Изменение образа жизни может обратить вспять накопление жира в печени на ранних стадиях
Полезно знать: Изменение образа жизни может обратить вспять накопление жира в печени на ранних стадиях. В случае людей с избыточным весом потеря около 5 процентов веса тела может снизить содержание жира в печени на 30 процентов. Чтобы обратить вспять воспаление печени, требуется потеря веса более чем на 10 процентов.
Насколько распространена неалкогольная жировая дистрофия печени?
В Европе и США неалкогольная жировая болезнь печени в настоящее время считается наиболее распространенной причиной хронических заболеваний печени. У людей с диабетом 2 типа распространенность неалкогольной жировой болезни печени особенно высока, поражая около 70 процентов (70 из 100 человек).
Среди взрослого населения мира распространенность неалкогольной жировой болезни печени составляет более 25 процентов (1 из 4 человек). В 2016 году Германия занимала третье место с примерно 23 процентами от общей численности населения, уступая Греции (41 процент) и Италии (25,4 процента).
Полезно знать: Рост жировой болезни печени среди детей и подростков в индустриальных странах особенно драматичен. По данным исследования, от 3 до 10 из 100 детей и подростков имеют неалкогольную жировую болезнь печени. Рост заболеваемости этим заболеванием за последние десятилетия соответствует росту ожирения среди детей и подростков. Около 40 из 100 детей и подростков с избыточным весом имеют жировую болезнь печени.
VII Можно ли избавиться от жирового гепатоза?
При подготовке данной главы использовался источник [10].
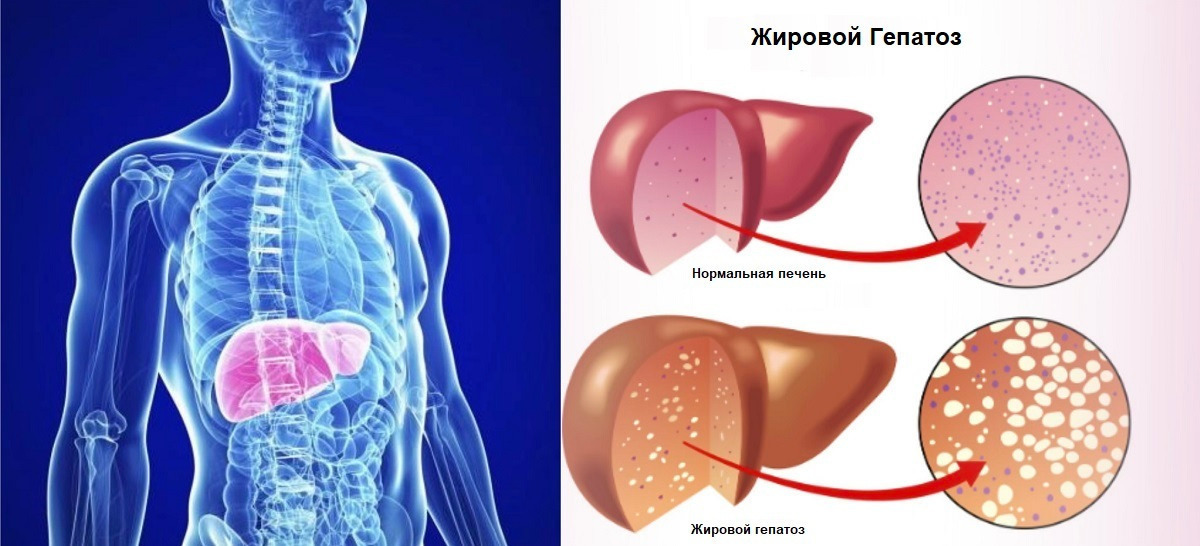
7.1 Позитивный момент. Негативный момент. Эффективное лечение возможно только комплексно
Позитивный момент
Печень обладает замечательной способностью к регенерации, если обеспечить ей подходящие условия!
Негативный момент
Без устранения первопричин состояние будет ухудшаться, приводя к воспалению, а затем — к фиброзу и циррозу. Ключевое: Не стоит рассчитывать на чудодейственные препараты или популярные «очищающие» детокс-программы.
Эффективное лечение возможно только комплексно
Именение рациона питания — снижение нагрузки на печень. Физические упражнения — способствуют уменьшению жировых отложений. Поддержка организма нутрицевтиками важна для восстановления. Примечание:
Биологически активные добавки, известные как нутрицевтики, используются для изменения химического состава рациона питания. Суть нутрицевтиков заключается в незаменимых питательных веществах либо соединениях, которые способствуют их образованию. Эти добавки обоснованно можно считать частью полноценного питания, так как они обычно состоят из тщательно исследованных природных элементов, физиологическая значимость и биологическое действие которых давно доказаны.
Жировой гепатоз — это предупреждение о необходимости пересмотра ваших привычек. Чем раньше начать действовать, тем больше вероятность полного восстановления печени! Важно помнить: жировой гепатоз не излечивается медикаментозно — только изменение образа жизни и сбалансированное питание способны активизировать процесс восстановления печени.
План восстановления печени- пошаговый.
7.2 Шаги

Первый шаг: Исключить факторы, негативно влияющие на печень Необходимо полностью исключить: Сахар, продукты из белой муки, фастфуд, трансжиры — они создают излишнюю нагрузку на печень, провоцируя воспаление и накопление жира. Алкоголь — даже небольшое количество, например, один бокал вина, усугубляет ситуацию, увеличивая нагрузку на орган. Продуктам с добавлением сахара — НЕТ! Сладкие напитки и соки — это концентрированный сахар, который быстро превращается в жир в печени. Отказ от потребления этих продуктов, пусть и не полный, поможет печени начать процесс восстановления!
Второй шаг: Активировать жиросжигание в печени
Диетические рекомендации: Белок — ключевой элемент питания (100–120 г ежедневно): мясо, рыба, яйца, творог — способствуют переработке жиров печенью. Полезные жиры — авокадо, оливковое масло, орехи, жирные сорта рыбы — уменьшают воспалительные процессы. Сокращение углеводов — исключить продукты с быстрым сахаром, оставить овощи и умеренное количество сложных углеводов (крупы, бобовые).
Создание дефицита калорий — стимулирует печень к использованию собственных запасов жира. Рекомендуемый план питания:
Прерывистое голодание (16/8) — способствует переработке жира печенью и уменьшает инсулинорезистентность. Последний прием пищи — не позднее, чем за 3–4 часа до сна, чтобы минимизировать нагрузку на печень в ночное время. Эти несложные действия помогут избавиться от жировых отложений в печени и улучшить ее функционирование!
Третий шаг: Поддержка здоровья печени
Ключевые факторы для восстановления печени: Холин — важный липотропный компонент, помогает печени выводить жир. Омега-3 — уменьшает воспаление и улучшает метаболизм жиров. Витамин D — необходим для регулирования жирового обмена и снижения инсулинорезистентности. Антиоксиданты (NAC, альфа-липоевая кислота) — поддерживают восстановление печени и защищают ее клетки.
NAC считается одним из наиболее эффективных биологически активных добавок, способствующих укреплению иммунитета и общему оздоровлению. В настоящее время его часто включают в рацион спортсменов, поскольку он помогает уменьшить усталость мышц во время тренировок и защищает от окислительного стресса. Ацетилцистеин стимулирует выработку глутатиона, обеспечивающего надежную антиоксидантную защиту и поддерживающего иммунную, противовирусную и другие важные функции организма.
Препараты с NAC также благоприятно влияют на работу печени, стимулируя ее очищающие и восстановительные процессы, способствуют детоксикации и помогают предотвратить жировой гепатоз и другие патологии. Кроме того, вещество оказывает положительное воздействие на сердечно-сосудистую систему, центральную нервную систему и другие органы.
Примечание:
NAC — это ценное соединение с широким спектром защитных и регенерирующих свойств. N-ацетил-L-цистеин давно применяется в медицине в качестве муколитического средства. Однако, результаты масштабных исследований продемонстрировали, что его польза для организма не ограничивается облегчением симптомов ОРВИ, бронхита и подобных заболеваний. NAC оказывает комплексное воздействие на большинство тканей и полезен для общего укрепления здоровья.
Шаг четвертый 4: Больше движения!
Регулярные упражнения — действенный метод, поддерживающий печень в очищении от жировых отложений и нормализации метаболизма. Ежедневно рекомендуется проходить не менее 7 000 шагов, так как ходьба стимулирует распад жира в печени. Если ваша работа предполагает малоподвижный образ жизни, делайте перерывы, чтобы размяться.
Занятия с отягощениями — 2–3 раза в неделю — ускоряют сжигание жира в печени и повышают чувствительность к инсулину. Это особенно необходимо при наличии инсулинорезистентности! Йога, пилатес, медитация — помогают уменьшить уровень стресса, который оказывает непосредственное влияние на накопление жира в печени. Научно подтверждено, что постоянный стресс увеличивает выработку кортизола, что может привести к ожирению печени. Уже незначительное увеличение физической нагрузки положительно сказывается на здоровье печени!
Возможно ли полное оздоровление печени?
ДА! Печень — это удивительный орган, обладающий способностью к регенерации, при условии создания подходящих условий. Что для этого требуется? Необходимо скорректировать рацион — исключить нездоровые продукты и включить питательные вещества, полезные для печени. Также важно поддерживать организм нутрицевтиками — холином, омега-3, витамином D и антиоксидантами. Необходимо увеличить физическую активность — не менее 7 000 шагов в день, силовые тренировки, снижение уровня стресса. Печень может полностью восстановиться, но для этого важно начать непоколебимо действовать прямо сейчас!
VIII Советы по диете и образу жизни для лечения жировой болезни печени
При подготовке данной главы использовался источник [11].
Обычная цель лечения любого типа накопления жира в печени — достичь здорового веса с помощью диеты и упражнений.
8.1 FDA одобрило препарат Rezdiffra. Продукты, помогающие при жировой болезни печени
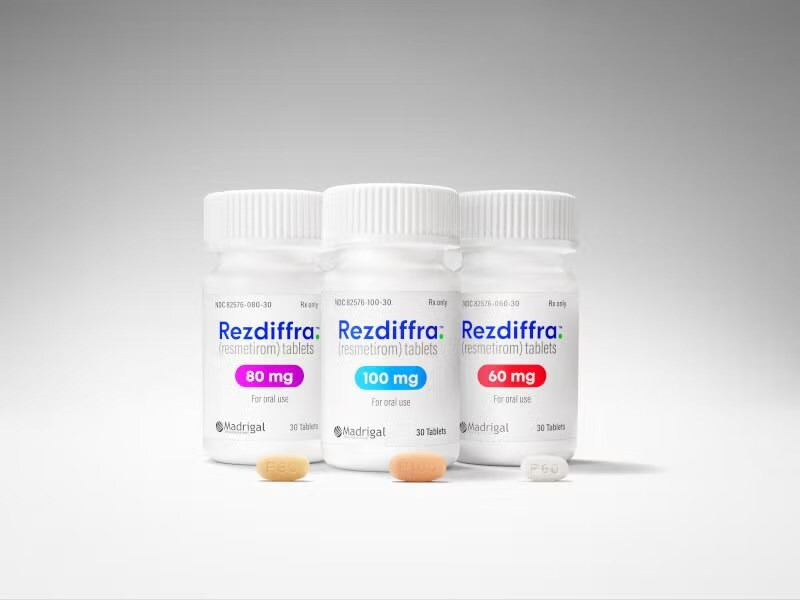
Препарат Rezdiffra (ресметеором) получил ускоренное одобрение от FDA для применения у взрослых с неалкогольным стеатогепатитом (НАСГ) и фиброзом печени (стадии F2–F3) в сочетании с диетой и физической активностью. Ресметеором — это пероральный препарат, действующий как селективный агонист рецепторов гормонов щитовидной железы.
НАСГ, представляющий собой более серьезную форму неалкогольной жировой болезни печени (НАЖБП), является основной причиной летальных исходов, связанных с заболеваниями печени.
В ходе исследования применялась более ранняя классификация НАСГ и НАЖБП, которая впоследствии была обновлена международной экспертной группой до метаболически ассоциированного стеатогепатита и стеатотического заболевания печени, связанного с метаболической дисфункцией. Итоги исследования были опубликованы в журнальном издании The New England Journal of Medicine. Одобрение FDA базируется на данных клинического исследования III фазы MAESTRO-NASH, продемонстрировавшего, что ресметеором эффективнее плацебо в уменьшении признаков НАСГ и снижении фиброза печени при дозировках 80 и 100 мг. В исследование MAESTRO-NASH были задействованы 966 взрослых пациентов с подтвержденным гистологически НАСГ и выраженным фиброзом 2—3 стадии (где F0 указывает на отсутствие фиброза, а F4 — на цирроз печени).
Хотя лекарство ресметиром (Rezdiffra) помогает лечить это состояние, вам необходимо использовать его вместе с изменением образа жизни для снижения веса. Так что же вам следует есть?
В общем, чем больше растительной пищи в вашем рационе, тем лучше. Это поможет инсулину работать лучше и поможет с потерей веса. Поскольку все люди индивидуальны, вам следует проконсультироваться с врачом, чтобы составить план питания, который подойдет именно вам.
Продукты, помогающие при жировой болезни печени
Попробуйте средиземноморскую диету. Хотя она не была создана для людей с жировой болезнью печени, этот стиль питания сочетает в себе виды продуктов, которые помогают обеспечить уменьшение жира в печени: полезные жиры, антиоксиданты и сложные углеводы. Вещи, которые вы увидите на столе и к которым вам следует потянуться, следующие:
Рыба и морепродукты
Фрукты
Цельное зерно
Орехи
Оливковое масло
Овощи
Авокадо
Бобовые
8.2 Выбирайте правильные жиры. Какие продукты надо исключить при жировой дистрофии печени

Выбирайте правильные жиры
Ваши клетки используют глюкозу, вид сахара, для получения энергии. Гормон инсулин помогает доставлять глюкозу из переваренной пищи в ваши клетки.
У людей с жировой болезнью печени часто наблюдается состояние, называемое резистентностью к инсулину. Это означает, что ваш организм вырабатывает инсулин, но не может его эффективно использовать.
Когда уровень сахара в крови повышается, печень начинает запасать излишки глюкозы в виде жира. Некоторые виды жиров, употребляемые в пищу, способны улучшить чувствительность организма к инсулину. Это позволяет клеткам эффективно усваивать глюкозу, снижая нагрузку на печень и уменьшая выработку жировых отложений. Особенно полезны: омега-3 жирные кислоты, присутствующие в рыбе, рыбьем жире, растительных маслах, орехах (особенно грецких), семенах льна и льняном масле, а также в зеленых овощах. Также важны мононенасыщенные жиры, содержащиеся в оливках, орехах и авокадо.
Какие продукты надо исключить при жировой дистрофии печени
Следует ограничить употребление насыщенных жиров, способствующих накоплению жира в печени. К ним относятся:
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.