
Бесплатный фрагмент - Психиатрия
Практическое руководство по диагностике и лечению психических расстройств
Предисловие
В современной научной и клинической практике психиатрия рассматривается как дисциплина, обладающая собственным предметом, методологией и языком описания. Её становление и развитие отражают не только прогресс медицинского знания как такового, но и глубинные трансформации в понимании человеческой природы. Настоящее руководство призвано представить систематизированное изложение основ диагностики и терапии психических расстройств, ориентированное на потребности будущих и практикующих специалистов. Его содержание строится на принципе последовательного движения от общих теоретических оснований к частным клиническим проявлениям, что позволяет сформировать целостное представление о предмете.
Фундаментальной особенностью психиатрии как области знания является её пограничный характер. Она существует на стыке естественнонаучного и гуманитарного подходов, что обуславливает необходимость постоянного диалога между различными исследовательскими перспективами. С одной стороны, психиатрия опирается на строгие данные нейробиологии, генетики и психофармакологии, с другой — она немыслима без учета субъективного опыта личности, её уникальной истории и социального контекста. Эта двойственность находит своё выражение в биопсихосоциальной модели, которая стала общепринятым подходом современной науки.
Этиологическая структура психических расстройств в подавляющем большинстве случаев носит мультифакториальный характер. В отличие от многих соматических заболеваний, где нередко удается выявить единственный причинный фактор, в генезе психических расстройств переплетаются наследственная предрасположенность, особенности нейроразвития, биохимический дисбаланс, психологические травмы и средовые влияния. Понимание этого принципа является краеугольным камнем для клинического мышления. Оно позволяет избегать упрощенных трактовок и формировать комплексные терапевтические стратегии, учитывающие многообразие патогенетических механизмов.
Современная терапевтическая практика в психиатрии базируется на принципах доказательной медицины и интегративного подхода. Фармакотерапия, представленная широким арсеналом психотропных средств — антипсихотиков, антидепрессантов, нормотимиков, транквилизаторов — составляет её основу. Однако эффективность медикаментозного лечения оказывается неполной без грамотно подобранных психосоциальных вмешательств. Психотерапия, будь то когнитивно-поведенческая, психодинамическая, интерперсональная или иная форма, позволяет работать с психологическими составляющими расстройства, способствуя осознанию внутренних конфликтов, изменению дезадаптивных когнитивных схем и выработке новых стратегий совладания. Реабилитационные и превентивные программы нацелены на восстановление социального функционирования и улучшение качества жизни, что является конечной целью любого лечебного процесса.
Организационные основы оказания психиатрической помощи претерпели значительную эволюцию — от модели крупных изолирующих стационаров к системе, ориентированной на внебольничную помощь и социальную интеграцию. Этот процесс, известный как деинституционализация, отражает не только достижения психофармакологии, сделавшие возможным амбулаторное ведение пациентов, но и смену философско-этических установок в отношении лиц с психическими расстройствами. Современная служба представляет собой разветвленную сеть, включающую психоневрологические диспансеры, стационары различного профиля, дневные и кризисные отделения, реабилитационные центры. Неотъемлемой частью этой системы является правовое поле, регулирующее оказание помощи, с особым акцентом на добровольность, защиту прав и законные основания для недобровольных мер.
Изучение общей психопатологии, или семиотики психических расстройств, составляет основу диагностического мастерства клинициста. Тщательная оценка нарушений восприятия, мышления, памяти, интеллекта, эмоционально-волевой сферы и сознания позволяет не только констатировать наличие психопатологического феномена, но и определить его диагностическую значимость, структурную взаимосвязь с другими симптомами и синдромальную принадлежность.
Настоящее руководство ставит перед собой задачу не просто представить совокупность знаний, но и сформировать у читателя способ клинического мышления — способность видеть за частными проявлениями болезни общие патогенетические закономерности, учитывать уникальность каждого пациента и построить терапевтический альянс, основанный на взаимном уважении и понимании. Психиатрия, возможно, в большей степени, чем любая другая медицинская специальность, требует от специалиста не только профессиональной компетентности, но и развитой способности к эмпатии, этической рефлексии и готовности к постоянному обучению.
Сложность и неоднозначность объекта изучения — человеческой психики — делают психиатрию областью, постоянно балансирующей между научной строгостью и искусством клинического толкования. Она имеет дело с реальностью, которая не сводится к простым каузальным цепочкам и не укладывается в прокрустово ложе линейных детерминистских моделей. Это требует от специалиста интеллектуальной гибкости, открытости новым данным и осознания границ собственного понимания.
ГЛАВА I. ОБЩИЕ ВОПРОСЫ ПСИХИАТРИИ
§1. Общетеоретические основы психической патологии: этиология, патогенез
В данном параграфе представлено изложение общетеоретических основ психиатрии, фокусируясь на сложном переплетении причин (этиологии) и механизмов развития (патогенеза) психических расстройств. В отличие от многих соматических заболеваний, где возможно выявление единственного патогенного агента, в психиатрии преобладает мультифакториальная модель, рассматривающая болезнь как результат динамического взаимодействия генетической предрасположенности, биологических нарушений, психологических особенностей личности и социально-средовых воздействий. Понимание этих принципов формирует фундамент клинического мышления, позволяя врачу выстраивать обоснованную диагностическую гипотезу, планировать комплексную, патогенетически ориентированную терапию и давать дифференцированный прогноз для каждого конкретного пациента.
Ключевые определения
Этиология — раздел медицины, изучающий причины и условия возникновения заболеваний. В психиатрии под этиологией понимают совокупность факторов, которые, взаимодействуя друг с другом, приводят к срыву психической адаптации и развитию конкретного патологического состояния.
Патогенез — раздел патологии, описывающий механизмы возникновения, развития, течения и исхода заболевания. Патогенез психических расстройств охватывает последовательность патологических изменений на уровне нейрональных сетей, нейротрансмиттерных систем, мозговых структур и высшей психической деятельности.
Диатез (предрасположенность) — врожденная или приобретенная биологическая и/или психологическая уязвимость организма, определяющая его повышенную чувствительность к определенным патогенным воздействиям. Диатез создает почву для развития болезни, но не является ее фатальной причиной.
Стресс-фактор (триггер) — внешнее или внутреннее воздействие (психотравма, инфекция, интоксикация, гормональная перестройка), которое, наслаиваясь на имеющийся диатез, провоцирует манифестацию или обострение заболевания.
Нозологическая единица — определенная болезнь, выделяемая на основе характерной клинической картины, единства этиологии и патогенеза, специфического течения и исхода. Пример: шизофрения, биполярное аффективное расстройство, болезнь Альцгеймера.
Синдром — устойчивая совокупность симптомов, объединенных общим патогенезом и характеризующих текущее состояние больного. Синдромальный диагноз часто имеет большее значение для выбора тактики неотложной терапии, чем нозологический.
Продуктивная симптоматика (плюс-симптом) — новые, патологические феномены, «нарастающие» на здоровую психическую деятельность (бред, галлюцинации, навязчивости, маниакальный аффект). Отражает активность болезненного процесса.
Негативная симптоматика (минус-симптом, дефект) — выпадение, ослабление или исчезновение нормальных психических функций (апатия, абулия, алогия, эмоциональное уплощение, снижение когнитивных способностей). Отражает глубину и необратимость патологических изменений.
Современная психиатрия отошла от поиска единой причины психических расстройств, признав плюралистическую, или мультифакторную, модель их происхождения. Сложность объекта изучения — человеческой психики — диктует необходимость учитывать одновременное воздействие множества факторов, находящихся в иерархических и динамических взаимоотношениях. Для целей клинического анализа и формирования терапевтической стратегии принято условно разделять все причинные влияния на несколько категорий.
Иерархия этиологических факторов
1. Основной причинный (этиологический) фактор. Это воздействие, которое определяет основную сущность заболевания, его нозологическую принадлежность. Его наличие необходимо и достаточно для развития болезни, а его устранение ведет к выздоровлению. В классической психиатрии такими факторами являются, например, бледная трепонема при прогрессивном параличе или дефицит витамина B1 при синдроме Корсакова. Однако для большинства эндогенных заболеваний (шизофрения, биполярное расстройство) основной причинный фактор либо не установлен, либо представляет собой сложную комбинацию генетических аномалий.
2. Патогенетический (следовой) фактор. Это сформировавшееся в результате действия основного причинного фактора стойкое нарушение функции организма, которое в дальнейшем определяет течение болезни, даже если этиологический агент уже не действует. Например, структурное повреждение гиппокампа и медиальных отделов височных долей после черепно-мозговой травмы может стать патогенетической основой для развития посттравматической эпилепсии или органического расстройства личности.
3. Предрасполагающие факторы (диатез). Создают благоприятную почву для развития болезни, снижая порог устойчивости к патогенным воздействиям. К ним относятся:
Генетическая предрасположенность: наличие в геноме определенных аллелей, повышающих риск заболевания.
Перинатальная патология: гипоксия, инфекции, родовые травмы, влияющие на последующее развитие ЦНС.
Преморбидные особенности личности: шизоидные, истероидные, ананкастные черты, которые при срыве компенсации могут трансформироваться в соответствующую психопатологию.
Ранний психогенный травматический опыт, формирующий базовую небезопасность и дезадаптивные копинг-стратегии.
4. Провоцирующие (триггерные) факторы. Являются «последней каплей», запускающей манифестацию заболевания у предрасположенного индивида. Их сила и значимость могут варьироваться: от массивной острой психотравмы (смерть близкого, катастрофа) до хронического стресса (семейный конфликт, профессиональное выгорание) или соматического заболевания (грипп, операция). Важно, что после дебюта болезни триггерный фактор часто утрачивает свою ведущую роль.
5. Поддерживающие (персистирующие) факторы. Способствуют хронификации заболевания, препятствуют наступлению ремиссии. Это могут быть:
Внутренние факторы: сформировавшийся личностный дефект, когнитивный дефицит.
Внешние факторы: дисфункциональная семейная система («высокая экспрессивность эмоций»), социальная стигматизация, отсутствие поддержки, неадекватное лечение.
Биологические основы психической патологии
Биологическое направление в психиатрии изучает структурные изменения психических расстройств на уровнях генома, нейротрансмиттерных систем, клеточного метаболизма и макроструктуры мозга.
1. Генетическая предрасположенность
Роль наследственности является одной из наиболее доказанных в этиологии эндогенных психозов и некоторых форм интеллектуальной недостаточности. Основными методами ее изучения служат:
а) Генеалогический метод. Анализ родословных пробандов (лиц, с которых начинается исследование) показывает значительное накопление случаев сходной патологии среди их родственников по сравнению с общей популяцией. Риск заболевания коррелирует со степенью родства: для шизофрении он составляет около 1% в общей популяции, 14% у родителей пробанда и 40—50% у его монозиготного близнеца. Генеалогический метод позволяет выявить тип наследования (аутосомно-доминантный, рецессивный, полигенный) и феномен антиципации (усиление тяжести и более ранний дебют болезни в последующих поколениях), характерный для заболеваний, вызванных экспансией тринуклеотидных повторов (хорея Гентингтона, синдром ломкой X-хромосомы).
б) Близнецовый метод. Сравнение конкордантности (процент совпадения) по определенному заболеванию у монозиготных (МЗ) и дизиготных (ДЗ) близнецов позволяет количественно оценить вклад наследственности. Поскольку МЗ близнецы имеют идентичный генотип, а ДЗ — в среднем 50% общих генов, значительное превышение конкордантности у МЗ пар свидетельствует о мощном генетическом компоненте. Для шизофрении конкордантность МЗ близнецов достигает 44—60%, а ДЗ — 10—17%; для биполярного аффективного расстройства — 60—80% и 15—20% соответственно.
Исследование детей, больных шизофренией, которые были рано усыновлены, показало, что риск заболевания у них выше, если их биологические родители страдали шизофренией, даже если они воспитывались в здоровой приемной семье. Этот метод позволяет максимально четко разделить влияние генетической предрасположенности и семейной среды.
Современные молекулярно-генетические исследования (GWAS — полногеномный поиск ассоциаций) выявили, что большинство психических расстройств являются полигенными. Риск заболевания определяется совокупным эффектом сотен или тысяч распространенных генетических вариантов (однонуклеотидных полиморфизмов — SNP), каждый из которых вносит очень малый индивидуальный вклад. Также признается роль редких вариаций числа копий генов (CNV) — микроделеций и микродупликаций, которые могут существенно повышать риск развития расстройств аутистического спектра, шизофрении и умственной отсталости.
Важнейший вывод клинической генетики: по наследству передается не фатальная предопределенность заболеть, а полигенная предрасположенность (диатез), которая может так и не реализоваться при благоприятных условиях или, напротив, реализоваться под воздействием средовых триггеров.
2. Нейрохимические и нейрометаболические гипотезы
Развитие психофармакологии предоставило косвенные, но крайне убедительные доказательства участия нарушений нейротрансмиттерных систем в патогенезе психических расстройств. Гипотезы, основанные на механизмах действия психотропных средств, постоянно уточняются и усложняются.
а) Дофаминовая гипотеза. Является краеугольным камнем в понимании патофизиологии психозов. Изначально она постулировала гиперфункцию дофаминергической передачи в мезолимбическом пути как основу позитивной симптоматики шизофрении (бред, галлюцинации, возбуждение).
Это подтверждается способностью психостимуляторов (амфетамин), усиливающих дофаминовую передачу, индуцировать психотические состояния, и высокой эффективностью антипсихотиков — антагонистов D2-дофаминовых рецепторов. Однако негативные и когнитивные симптомы шизофрении связывают с гипофункцией дофамина в мезокортикальном пути, проецирующемся в префронтальную кору. Современная версия гипотезы рассматривает дисбаланс между этими системами. Роль дофамина также значима в системе вознаграждения, что объясняет его участия в патогенезе аддикций.
б) Серотониновая (5-HT) гипотеза. Серотонинергическая система вовлечена в регуляцию широкого спектра функций: настроения, тревоги, аппетита, сна, агрессии, импульсивности.
Депрессия: классическая гипотеза предполагает дефицит серотонина в синапсах. Эффективность СИОЗС (селективных ингибиторов обратного захвата серотонина) служит ее основным подтверждением. Однако современные данные указывают на сложные изменения, включающие десенситизацию и down-регуляцию постсинаптических серотониновых рецепторов, а также взаимодействие с другими системами.
Тревожные расстройства: связывают с дисфункцией 5-HT1A и других подтипов серотониновых рецепторов.
Шизофрения: «серотониновая гипотеза» возникла после открытия психотомиметического действия ЛСД, который является агонистом 5-HT2A рецепторов. Предполагается, что гиперактивность 5-HT2A рецепторов может вносить вклад в продуктивную симптоматику, а блокада этих рецепторов некоторыми атипичными антипсихотиками (клозапин, рисперидон) объясняет их эффективность, в том числе и в отношении негативных симптомов.
в) Норадренергическая гипотеза. Норадреналин, продуцируемый в голубом пятне, играет ключевую роль в модуляции внимания, бодрствования, стресс-реакции и системы вознаграждения.
Депрессия: предполагается снижение норадренергической активности, что подтверждается эффективностью СИОЗН (ингибиторов обратного захвата норадреналина) и некоторых трициклических антидепрессантов.
Тревожные расстройства (особенно ПТСР и паническое расстройство): связывают с гиперфункцией норадренергической системы, что приводит к гипервозбуждению, повышенной бдительности и вегетативной лабильности.
Синдром дефицита внимания и гиперактивности (СДВГ): одним из ключевых звеньев патогенеза считается дефицит норадреналина и дофамина в префронтальной коре, нарушающий функции исполнительного контроля.
г) Глутаматергическая гипотеза. Глутамат — основной возбуждающий нейромедиатор ЦНС. В последние два десятилетия его роль в патогенезе психических расстройств признана фундаментальной.
Шизофрения: «глутаматергическая гипотеза» фокусируется на гипофункции NMDA-рецепторов. Антагонисты этих рецепторов (фенциклидин, кетамин) у здоровых лиц воспроизводят не только позитивные, но и негативные, и когнитивные симптомы шизофрении. Считается, что дисфункция NMDA-рецепторов на ГАМК-ергических интернейронах приводит к вторичной дисрегуляции дофаминовой системы.
Депрессия: кетамин, являющийся неконкурентным антагонистом NMDA-рецепторов, демонстрирует быстрый и мощный антидепрессивный эффект, что указывает на участие глутаматергической системы и синаптической пластичности (процессы нейрогенеза, формирования дендритных шипиков) в патофизиологии депрессии.
Нейродегенеративные заболевания: эксайтотоксичность, вызванная избыточной активацией глутаматных рецепторов, является одним из ключевых механизмов повреждения нейронов при болезни Альцгеймера, хорее Гентингтона и БАС.
д) ГАМК-ергическая гипотеза. ГАМК (гамма-аминомасляная кислота) — главный тормозной медиатор мозга.
Тревожные расстройства: снижение тормозной ГАМК-ергической передачи связывают с генерализованной тревогой и паникой. Бензодиазепины, усиливающие действие ГАМК на ГАМК-A-рецепторы, обладают выраженным анксиолитическим и седативным эффектом.
Депрессия: обнаружено снижение уровня ГАМК в коре и спинномозговой жидкости у пациентов с большим депрессивным эпизодом.
Шизофрения: предполагается дефицит ГАМК-ергических интернейронов, особенно содержащих парвальбумин, в префронтальной коре и гиппокампе, что ведет к нарушению синхронизации нейрональных сетей и когнитивному дефициту.
3. Нейроэндокринные и нейроиммунные механизмы
Связь между психикой и соматикой наиболее очевидна в работе эндокринной и иммунной систем.
а) Гипоталамо-гипофизарно-адреналовая ось (ГГА-ось). Является центральным звеном стресс-реакции. При хроническом стрессе и при эндогенной депрессии наблюдается ее гиперактивация: повышен уровень кортизола в крови, нарушается механизм отрицательной обратной связи. Дексаметазоновый тест используется в диагностике: у здоровых лиц прием дексаметазона подавляет секрецию кортизола, а при меланхолической депрессии это подавление отсутствует («положительный тест»). Длительная гиперкортизолемия оказывает нейротоксическое действие, способствуя атрофии гиппокампа и усугубляя когнитивные нарушения.
б) Иммунная система. Цитокины, молекулы иммунной системы, способны проникать через гематоэнцефалический барьер и влиять на нейротрансмиссию, нейропластичность и поведение. Понятие воспалительной (цитокиновой) гипотезы депрессии приобретает все большую популярность. Согласно ей, провоспалительные цитокины (IL-6, TNF-α, IL-1β) могут индуцировать «симптомы болезни» (агедонию, анорексию, утомляемость, когнитивный спад), которые совпадают с ядерными симптомами депрессии. При шизофрении также обнаружены признаки системного воспаления, наличие антинейрональных антител и изменения в системе HLA, что указывает на аутоиммунный компонент в подгруппе пациентов.
4. Структурные и функциональные изменения мозга
Достижения нейровизуализации (КТ, МРТ, ПЭТ, фМРТ) позволили перейти от умозрительных построений к документации материального субстрата психических болезней.
Шизофрения. Мета-анализы данных МРТ выявляют у больных в среднем увеличение боковых желудочков, уменьшение общего объема мозга, истончение серого вещества, особенно в префронтальной, височной и поясной коре. Эти изменения коррелируют с выраженностью негативных и когнитивных симптомов. Функциональная нейровизуализация показывает гипофронтальность — снижение метаболической активности префронтальной коры при выполнении когнитивных задач.
Аффективные расстройства. При рекуррентной депрессии описаны уменьшение объемов гиппокампа и префронтальной коры, вероятно, связанное с нейротоксическим действием кортизола и снижением нейрогенеза. При биполярном расстройстве могут наблюдаться изменения в миндалине и вентральных отделах префронтальной коры, связанных с регуляцией эмоций.
Нейродегенеративные заболевания. При болезни Альцгеймера МРТ выявляет прогрессирующую атрофию медиальных отделов височных долей (гиппокамп), а затем и коры больших полушарий. ПЭТ с амилоидным и тау-трассером позволяет визуализировать отложение патологических белков (амилоидные бляшки, нейрофибриллярные клубки) in vivo.
Психологические и психосоциальные концепции
Биологические модели не отменяют, а дополняются психологическими, которые объясняют содержание переживаний пациента и роль средовых влияний.
1. Психодинамический подход (З. Фрейд, А. Фрейд, К. Г. Юнг, А. Адлер)
Ключевые положения:
Бессознательное: большая часть психической жизни протекает вне сознания, но определяет поведение, мысли и чувства.
Психологический конфликт: психические расстройства возникают из-за неразрешенных, вытесненных в бессознательное конфликтов между инстанциями личности (Ид — бессознательные влечения, Эго — принцип реальности, Супер-Эго — морально-этические нормы).
Психосексуальное развитие: фиксация на определенной стадии развития (оральной, анальной, фаллической) предопределяет формирование специфических черт характера и типов невротических конфликтов.
Защитные механизмы Эго. Это бессознательные психологические стратегии, используемые Эго для снижения тревоги и разрешения внутреннего конфликта. Их классификация и иерархия (от примитивных к зрелым) имеет важное диагностическое и прогностическое значение.
Примитивные защиты: отрицание, проективная идентификация, расщепление (характерны для психотических и пограничных расстройств личности).
Невротические защиты: вытеснение, регрессия, интеллектуализация, реактивное образование (характерны для неврозов).
Зрелые защиты: сублимация, юмор, альтруизм, подавление (свидетельствуют о высоком уровне адаптации).
2. Когнитивно-поведенческий подход (А. Бек, А. Эллис)
Данное направление фокусируется на сознательных, доступных наблюдению процессах.
Дисфункциональные убеждения и когнитивные схемы. В основе расстройств лежат устойчивые, иррациональные убеждения о себе, мире и будущем, сформированные в прошлом опыте. Например, при депрессии — «Я неудачник», «Мир враждебен», «Будущее безнадежно». При тревожных расстройствах — катастрофизация, сверхгенерализация.
Автоматические мысли. Это быстротечные, непроизвольные негативные мысли, возникающие в ответ на ситуацию и запускающие болезненные эмоции. Они являются производными от глубинных дисфункциональных схем.
Поведенческий компонент. Избегающее поведение при тревоге, снижение активности при депрессии закрепляют и усугубляют проблему, создавая порочный круг.
3. Теория привязанности (Дж. Боулби)
Качество ранней привязанности к фигуре матери/опекуна формирует внутреннюю рабочую модель человека, которая определяет его ожидания от отношений с другими людьми на протяжении всей жизни.
а) Надежная привязанность: формирует базовое доверие к миру, способность к близости и саморегуляции.
б) Ненадежная привязанность (тревожно-амбивалентная, тревожно-избегающая, дезорганизованная) является фактором риска для развития тревожных, депрессивных расстройств и расстройств личности.
4. Системный и социокультуральный подход
Психическое расстройство рассматривается не только как индивидуальная патология, но и как феномен, встроенный в более широкие системы — семью, общество, культуру.
Семейные системы. Дисфункциональные паттерны общения (двойные послания, высокая экспрессивность эмоций) могут выступать мощным поддерживающим фактором при шизофрении.
Социальные факторы. Бедность, безработица, низкий уровень образования, социальная изоляция (феномен «социального дрейфа») являются мощными факторами риска и хронификации психических расстройств.
Культуральный контекст. Культура влияет на то, как переживаются и выражаются симптомы (культуральные синдромы), на отношение к болезни и на готовность обращаться за помощью.
4. Интегративная модель: диатез-стресс и биопсихосоциальный подход
Наиболее адекватной и общепринятой в современной науке является био-психо-социальная модель (Дж. Энгель), которая является развитием диатез-стрессовой модели.
Схематично ее можно представить так:
1) Биологический уровень (Диатез):
Генетическая предрасположенность.
Перинатальные вредности.
Особенности нейротрансмиттерных систем.
Индивидуальный предел адаптационных возможностей ЦНС.
2) Психологический уровень (Диатез):
Преморбидные черты личности.
Сформированные копинг-стратегии.
Внутренняя рабочая модель привязанности.
Уровень развития защитных механизмов.
3) Социальный уровень (Стресс):
Культуральные и социально-экономические условия.
Семейная система и качество отношений.
Наличие/отсутствие социальной поддержки.
Острые и хронические стрессоры.
Заболевание возникает в точке пересечения всех трех уровней. Например, у лица с генетической предрасположенностью к шизофрении (био), шизоидными чертами характера (психо), переживающего острый конфликт в семье (социо), риск манифестации болезни крайне высок. Эта модель диктует необходимость комплексного, мультидисциплинарного подхода к лечению, включающего фармакотерапию (воздействие на биологический компонент), психотерапию (работа с психологическим компонентом) и социальную реабилитацию (коррекция социального компонента).
КЛАССИФИКАЦИЯ СИМПТОМОВ И СИНДРОМОВ: ОБЩАЯ ПСИХОПАТОЛОГИЯ
Продуктивная и негативная симптоматика: клиническое значение
Разделение симптомов на продуктивные и негативные, предложенное Дж. Х. Джексоном, является одним из основополагающих в психиатрии.
Продуктивная симптоматика — это «психоз в собственном смысле слова», новообразование, результат деятельности поврежденного, но все еще живого мозга. Она обратима, хорошо поддается терапии психотропными средствами. Ее наличие указывает на активность болезненного процесса.
Негативная симптоматика — это «тень, отбрасываемая выпавшей функцией», дефект. Она отличается высокой устойчивостью к терапии и определяет долгосрочный прогноз и уровень социальной дезадаптации пациента. При шизофрении именно негативная симптоматика (апатия, абулия, алогия) является мишенью для длительной реабилитационной работы.
Понятие психотического и невротического уровней расстройств
Это важное для диагностики и определения тактики ведения пациента разграничение.
1) Психотический уровень (психоз) характеризуется:
Грубым искажением восприятия реальности (бред).
Нарушением чувства внутреннего «Я» (деперсонализация) и принадлежности психических актов (психические автоматизмы).
Наличием галлюцинаций.
Глубоким помрачением сознания (делирий, аменция, сумеречное состояние).
Кататоническими расстройствами.
Отсутствием критики (анозогнозией) к болезненным переживаниям.
Грубой дезорганизацией поведения, делающей пациента опасным для себя и/или окружающих.
2) Невротический уровень (невроз и неврозоподобные состояния) характеризуется:
Критическим отношением пациента к своему состоянию (пониманием того, что он болен).
Сохранностью формальных функций «Я» (нет бреда, галлюцинаций, помрачения сознания).
Преобладанием эмоциональных и соматоформных расстройств (тревога, страх, депрессия, навязчивости, конверсионные симптомы).
Симптоматика, как правило, связана с актуальными психологическими конфликтами.
Поведение, несмотря на страдание, остается в рамках социальных норм.
Синдромальный подход и его диагностическая ценность
Синдром — это комплекс симптомов, объединенных общим патогенезом и характеризующих текущее состояние больного. Синдромальный диагноз часто более важен для выбора неотложной терапии, чем нозологический.
Примеры основных психопатологических синдромов:
а) Астенический синдром: «спутник» всех болезней. Сочетание раздражительной слабости, повышенной утомляемости, лабильности эмоций, вегетативных нарушений.
б) Аффективные синдромы: депрессивный (снижение настроения, идеаторная и моторная заторможенность, ангедония) и маниакальный (повышенное настроение, ускорение мышления и речи, двигательное возбуждение).
г) Невротические синдромы: обсессивно-фобический (навязчивости), ипохондрический, истерический (конверсионные и диссоциативные расстройства).
д) Бредовые синдромы: паранойяльный (систематизированный интерпретативный бред), параноидный (бред + галлюцинации + аффективные нарушения), парафренный (фантастический бред + психические автоматизмы + грубые нарушения ассоциативного процесса).
е) Синдромы помрачения сознания: делирий (галлюцинаторное помрачение с образным бредом и двигательным возбуждением), аменция (растерянность, инкогеренция, хаотическое возбуждение), сумеречное расстройство (острое начало и окончание, последующая амнезия, часто с агрессивными действиями).
ж) Психоорганический синдром: триада Вальтер-Бюэля: ослабление памяти, снижение интеллекта, недержание аффектов. Является основным синдромом при деменциях.
Эпидемиология психических расстройств
Эпидемиологический метод позволяет оценить распространенность заболеваний, выявить факторы риска и планировать организацию психиатрической помощи.
Заболеваемость (Incidence): число новых случаев заболевания, зарегистрированных за определенный период (обычно год) в расчете на 1000 или 100 000 населения.
Распространенность (Prevalence): общее число всех случаев заболевания, существующих в популяции на определенный момент времени (точечная распространенность) или за определенный период (периодическая распространенность).
Данные эпидемиологии показывают, что психические расстройства являются широко распространенными. По данным ВОЗ, от того или иного психического расстройства в течение жизни страдает каждый четвертый человек. Наиболее распространены тревожные и депрессивные расстройства. Распространенность тяжелых психозов (шизофрения, БАР) более стабильна и составляет в разных культурах около 1,5—3,5%. Вариабельность показателей по непсихотическим расстройствам значительно выше, что связано с различиями в диагностических подходах, уровне стигмы и доступности помощи.
ВОПРОСЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ
1. Дайте развернутое определение и приведите по два примера для понятий «основной причинный фактор», «патогенетический фактор», «предрасполагающий фактор» и «провоцирующий фактор».
2. Опишите суть близнецового метода и проанализируйте, о чем свидетельствует конкордантность по шизофрении у монозиготных близнецов в 45% и у дизиготных — в 15%.
3. Сравните классическую дофаминовую гипотезу шизофрении и ее современную, усложненную версию. В чем заключаются ключевые различия?
4. Перечислите не менее семи механизмов психологической защиты, распределив их от наиболее примитивных к наиболее зрелым. Для каждого приведите краткую характеристику.
5. В чем заключается принципиальное различие между продуктивной и негативной симптоматикой с точки зрения их прогноза и терапевтической тактики?
6. Назовите не менее пяти критериев, позволяющих отнести состояние пациента к психотическому уровню расстройств.
7. Что такое «положительный дексаметазоновый тест» и при каком расстройстве он наиболее информативен?
ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОГО ИЗУЧЕНИЯ
1. Проанализируйте современные данные GWAS-исследований по шизофрении. Какие гены и биологические пути оказываются вовлеченными в патогенез, и как эти знания меняют подход к пониманию ее этиологии?
2. Сравните вклад генетических факторов в развитие шизофрении, биполярного аффективного расстройства и расстройств аутистического спектра. Объясните, почему, несмотря на высокую наследуемость, конкордантность у монозиготных близнецов никогда не достигает 100%.
3. Критически оцените «воспалительную гипотезу депрессии». Какие аргументы «за» и «против» существуют? Как эти знания могут быть использованы для разработки новых методов терапии?
4. Обсудите этические и практические аспекты использования предиктивной (предсказательной) генетики в психиатрии. Каковы потенциальные риски и преимущества для пациента, узнавшего о своем высоком генетическом риске развития психического расстройства?
5. Сравните объяснительные модели панического расстройства с позиций психодинамического, когнитивно-поведенческого и биологического подходов. Как интеграция этих моделей может повысить эффективность лечения?
§2. Организационные основы оказания психиатрической помощи
Современная система психиатрической помощи представляет собой комплексную структуру, интегрирующую стационарные и внебольничные службы. Ее эффективность обеспечивается сочетанием профилактических мероприятий и реабилитационных программ, направленных на полноценное восстановление пациентов с психическими расстройствами. Понимание организационных принципов необходимо не только для непосредственного оказания помощи, но и для планирования ресурсов, оценки эффективности работы служб и защиты прав пациентов. Большое внимание уделяется модификации организационных моделей — от системы, ориентированной на крупные стационары, к современной системе, основанной на принципах внебольничной помощи и социальной интеграции.
Ключевые определения
Психоневрологический диспансер (ПНД) — основное учреждение в системе психиатрической помощи России, осуществляющее динамическое наблюдение, лечение, реабилитацию и профилактику психических расстройств в рамках определенной территории.
Диспансерное наблюдение — форма оказания психиатрической помощи, предусматривающая регулярные осмотры пациента врачом-психиатром без его согласия (но с возможностью обжалования) при наличии хронического и затяжного психического расстройства с тяжелыми, стойкими или часто обостряющимися болезненными проявлениями.
Консультативно-лечебная помощь — добровольная форма амбулаторной психиатрической помощи, оказываемая по инициативе пациента или его законного представителя.
Лечебно-производственные (трудовые) мастерские — структурные подразделения ПНД и психиатрических стационаров, использующие трудовую деятельность в качестве лечебного и реабилитационного фактора.
Недобровольная госпитализация — помещение лица в психиатрический стационар без его согласия на основании прямых показаний, определенных законом (опасность для себя или окружающих, беспомощность, существенный вред здоровью вследствие ухудшения состояния).
Биоэтика — междисциплинарная область знаний, исследующая моральные, этические и правовые проблемы, возникающие в связи с прогрессом биомедицинской науки и практикой здравоохранения.
Эволюция организационных моделей психиатрической помощи
Исторически система помощи лицам с психическими расстройствами прошла сложный путь от изоляции и содержания в приютах до создания комплексных систем лечения и реабилитации. В России становление современной системы связано с постановлением 1923 года, которым впервые в мировой практике были учреждены психоневрологические диспансеры (ПНД). Это положило начало развитию территориального принципа оказания внебольничной психиатрической помощи, который позднее был адаптирован и в других странах.
Ключевым фактором, подтвердившим эффективность внебольничной помощи, стало внедрение в 1950-х годах психотропных средств. Это позволило контролировать симптомы тяжелых психических расстройств вне стен стационара, сделав возможным длительное амбулаторное ведение пациентов, их социальную и профессиональную реабилитацию.
Современная структура психиатрической помощи в России
Современная система строится по принципу единой региональной системы, ядром которой является психоневрологический диспансер (ПНД), координирующий все виды помощи на закрепленной территории.
1. Внебольничное звено
а) Психоневрологический диспансер (ПНД) выполняет функции координационного центра. В его структуру входят:
б) Амбулаторное отделение (кабинеты участковых психиатров).
в) Кабинеты специализированной помощи: психотерапевтический, психологической помощи, социальной работы, трудовой терапии.
г) Дневной стационар.
д) Лечебно-производственные (трудовые) мастерские.
ж) Выездные бригады для оказания помощи на дому.
з) Отделение неотложной психиатрической помощи.
и) Психотерапевтические кабинеты в общесоматических поликлиниках предназначены для оказания помощи пациентам с пограничными психическими расстройствами, что способствует раннему выявлению патологии и снижению стигмы.
к) Служба детской психиатрии организована при детских поликлиниках. Детские психиатры ведут пациентов до 15-летнего возраста, после чего при необходимости осуществляется передача пациента во «взрослый» ПНД.
2. Стационарное звено
Стационарная помощь оказывается в психиатрических больницах и психиатрических отделениях многопрофильных стационаров. В последние десятилетия наблюдается общемировая тенденция к сокращению числа коек в психиатрических стационарах (деинституционализация) с параллельным развитием внебольничных служб. В России обеспеченность психиатрическими койками составляет в среднем 1,5–2 на 1000 населения.
Стационары дифференцированы по профилю:
Общепсихиатрические отделения.
Отделения для пациентов с пограничными расстройствами.
Отделения для лечения острых психотических расстройств (острого психоза).
Отделения для детей и подростков.
Отделения судебно-психиатрической экспертизы.
3. Полустационарные формы помощи
Дневные стационары при ПНД и больницах позволяют проводить интенсивную терапию и реабилитацию без разрыва пациента с семейной и социальной средой.
Ночные и круглосуточные стационары предоставляют возможность проживания и поддержки пациентам, не нуждающимся в постоянном медицинском наблюдении, но не имеющим удовлетворительных домашних условий.
3. Реабилитационное и социальное звено
Важнейшим компонентом системы является реабилитация, направленная на восстановление социального функционирования и улучшение качества жизни пациентов.
Трудовая терапия и реабилитация. Исторически в СССР и России этому направлению уделялось значительное внимание. Лечебно-трудовые мастерские при ПНД и больницах, а также специализированные цеха на промышленных предприятиях позволяют пациентам со сниженной трудоспособностью участвовать в посильной трудовой деятельности.
Социально-бытовая реабилитация. Включает обучение навыкам самообслуживания, самостоятельного проживания, управления бюджетом.
Социальные общежития и реабилитационные центры. Предоставляют поддерживающее жилье для пациентов, утративших социальные связи.
Группы взаимопомощи и клубы бывших пациентов. Способствуют социальной интеграции и снижению стигматизации.
4. Правовые и этические основы организации помощи
Организация психиатрической помощи неразрывно связана с правовым полем, регулирующим ее оказание. Основным документом в России является Закон «О психиатрической помощи и гарантиях прав граждан при ее оказании» (1992 г.) (см. приложение 1).
1. Правовые принципы оказания помощи
1) Добровольность. Основной принцип оказания амбулаторной помощи. Госпитализация, за исключением строго оговоренных случаев, также осуществляется добровольно.
2) Недобровольная госпитализация. Допускается только при наличии строгих оснований, указанных в законе. Каждый случай недобровольной госпитализации в течение 48 часов должен быть рассмотрен комиссией врачей, а затем — судом.
3) Дифференциация форм наблюдения. Закон четко разграничивает консультативно-лечебную помощь (оказывается по желанию пациента) и диспансерное наблюдение (может устанавливаться независимо от согласия пациента при определенных тяжелых хронических расстройствах).
2. Этические аспекты и биоэтика в психиатрии
Специфика психиатрии порождает особые этические проблемы, связанные с возможностью ограничения прав и свобод пациентов, использованием методов, влияющих на личность и поведение.
1) Врачебная тайна. Особо значима в психиатрии, так как разглашение диагноза может нанести серьезный ущерб социальному положению пациента.
2) Информированное согласие. Получение осознанного согласия на лечение осложнено при нарушениях критики у пациента. В этих случаях врач действует в интересах пациента, но с обязательным соблюдением процедур, предписанных законом.
3) Границы вмешательства. Применение новых методов терапии (фармакологических, психотерапевтических) требует особой этической рефлексии, так как они могут целенаправленно изменять личность и поведение. Кодекс профессиональной этики психиатра предписывает проводить такие вмешательства только в терапевтических целях и с максимальным учетом интересов пациента.
4) Профессиональная независимость психиатра. Врач должен принимать решения, руководствуясь исключительно медицинскими показаниями и законом, а не внешним давлением (со стороны родственников, работодателей, государственных органов).
5. Межведомственное взаимодействие
Эффективная помощь невозможна без тесного взаимодействия психиатрической службы с другими ведомствами:
Система общего здравоохранения (поликлиники, многопрофильные стационары).
Органы социальной защиты населения.
Служба занятости.
Образовательные учреждения.
Органы внутренних дел и суды (в рамках судебно-психиатрической экспертизы и принудительного лечения).
6. Современные вызовы и тенденции
✓ Развитие служб кризисной помощи: телефоны доверия, кризисные стационары.
✓Интеграция с первичным звеном здравоохранения: обучение врачей общей практики основам диагностики психических расстройств.
✓ Внедрение современных информационных технологий: телемедицинские консультации, электронные истории болезни.
✓Борьба со стигмой и повышение психиатрической грамотности населения.
ВОПРОСЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ
1. Назовите основное внебольничное учреждение в системе психиатрической помощи России и опишите его ключевые функции.
2. В чем заключается принципиальная разница между консультативно-лечебной помощью и диспансерным наблюдением?
3. Перечислите три основных основания для недобровольной госпитализации в психиатрический стационар согласно российскому законодательству.
4. Каковы правовые гарантии для пациента, помещенного в стационар в недобровольном порядке?
5. Опишите структуру и значение лечебно-производственных мастерских в системе психиатрической помощи.
6. Какие этические проблемы наиболее актуальны в современной психиатрической практике?
ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОГО ИЗУЧЕНИЯ
1. Проанализируйте преимущества и риски процесса деинституционализации в психиатрии. Всегда ли перевод помощи из стационара в сообщество является безусловным благом для пациента?
2. Сравните организационные модели психиатрической помощи в России и одной из западных стран (например, Великобритании, Германии или США). Какие исторические и социокультурные факторы обусловили различия?
3. Обсудите этический конфликт между правом пациента на автономию (включая право отказываться от лечения) и обязанностью врача предотвратить вред, который пациент может причинить себе или другим. Где должна проходить грань?
4. Как развитие цифровых технологий (телепсихиатрия, мобильные приложения для ментального здоровья) меняет традиционные организационные модели психиатрической помощи? Какие новые этические и правовые вызовы это порождает?
§3. Классификация, терапия и профилактика психических расстройств
Современная систематика психических расстройств основывается на анализе клинических и биологических закономерностей, отраженных в основных диагностических руководствах МКБ-10/11 и DSM-5. Диагностический процесс учитывает не только психопатологические синдромы, но и уровень социального функционирования, что соответствует принципам синдромально-нозологического подхода. В терапевтической практике применяется интегративная модель, сочетающая основанную на доказательствах фармакотерапию и персонализированные психосоциальные вмешательства.
Ключевые определения
Нозологический подход — принцип классификации болезней, основанный на выделении дискретных единиц (нозологий) с предполагаемой общностью этиологии (причины), патогенеза (механизма развития), клинической картины, типичного течения и исхода. Пример: шизофрения как отдельное заболевание.
Прагматический (статистический) подход — принцип классификации, ориентированный в первую очередь на практическое удобство, воспроизводимость диагноза и статистический учет. Основной акцент делается на описание текущей симптоматики (синдромов и симптомов), а не на гипотетическую причину болезни. Ярким примером является МКБ-10.
Психофармакотерапия — раздел терапии, изучающий применение лекарственных средств (психотропных препаратов) для коррекции психических расстройств. Включает такие классы, как нейролептики, антидепрессанты, транквилизаторы, нормотимики и др.
Реабилитация в психиатрии (третичная профилактика) — комплекс медицинских, педагогических, профессиональных и социальных мер, направленных на восстановление (или компенсацию) нарушенных психическим заболеванием социальных функций пациента, его личностного и социального статуса, способности к труду и интеграции в общество.
Подходы к классификации психических расстройств: диалектика нозологии и прагматики
Систематика психической патологии остается одной из наиболее сложных и дискуссионных областей психиатрии. Отсутствие во многих случаях объективных биологических маркеров, недостаточная изученность этиопатогенеза и влияние различных теоретических школ исторически привели к значительным расхождениям в диагностических подходах. В ответ на эту проблему сформировались два основных направления: нозологическое и прагматическое.
Нозологический подход, уходящий корнями в работы Э. Крепелина, стремится к выделению отдельных болезней. Его сила — в попытке связать клинику с причиной и прогнозом. Классическими примерами успешного нозологического выделения являются прогрессивный паралич (связь с сифилисом), маниакально-депрессивный психоз (ныне биполярное аффективное расстройство) и шизофрения. Ключевой характеристикой для нозологии является динамика болезни: ее начало, тип течения (непрерывный, приступообразный, фазовый) и исход. Нозологический диагноз теоретически позволяет разработать этиопатогенетическое лечение и определить долгосрочный прогноз.
Прагматический подход, наиболее полно воплощенный в Международной классификации болезней (МКБ) ВОЗ, был во многом ответом на ограничения нозологической модели. Широкое внедрение психофармакотерапии в середине XX века показало, что действие препаратов (например, нейролептиков) часто синдром-специфично, а не нозоспецифично. Для статистики, междисциплинарного общения и клинических исследований потребовалась более унифицированная система, менее зависящая от теоретических воззрений врача. Такой системой стала МКБ-10, где акцент смещен на описание синдромов и симптомов, а термин «болезнь» часто заменен на более нейтральный «расстройство».
В современной клинической практике, особенно в российской традиции, эти подходы не противостоят, а дополняют друг друга. Рациональная диагностическая формулировка часто включает как нозологическую единицу (определяющую долгосрочную стратегию и прогноз), так и ведущий синдром на момент осмотра (определяющий текущую тактику терапии). Например: «Шизофрения, параноидная форма, эпизодический тип течения. Ведущий синдром: вербальный галлюциноз и параноидный бред».
Международная классификация болезней 10-го пересмотра (МКБ-10): основные принципы и структура
МКБ-10, глава V (F) «Психические расстройства и расстройства поведения», была создана ВОЗ как инструмент для унификации диагностики и статистики. Ее ключевые особенности:
1) Отказ от этиопатогенетических терминов: в классификации сознательно не используются спорные понятия «эндогенный» и «экзогенный», «невроз» и «психоз», что повышает надежность диагностики.
2) Синдромальный принцип: диагноз основывается на операционализированных критериях, представляющих собой набор симптомов. Это снижает субъективизм.
3) Использование алфавитно-цифровых кодов: каждое расстройство кодируется буквой F и последующими цифрами (например, F20.0 — шизофрения параноидная).
4) Допустимость множественного кодирования: поскольку у одного пациента может наблюдаться несколько независимых расстройств, допускается использование нескольких кодов.
Структура МКБ-10 (сокращенно):
F0 — Органические, включая симптоматические, психические расстройства (деменции, делирий).
F1 — Психические и поведенческие расстройства вследствие употребления психоактивных веществ.
F2 — Шизофрения, шизотипические и бредовые расстройства.
F3 — Аффективные расстройства настроения (депрессии, биполярное аффективное расстройство).
F4 — Невротические, связанные со стрессом и соматоформные расстройства (тревожно-фобические, ОКР, реакции на стресс).
F5 — Поведенческие синдромы, связанные с физиологическими нарушениями (расстройства пищевого поведения, сна).
F6 — Расстройства зрелой личности и поведения у взрослых (психопатии).
F7 — Умственная отсталость.
F8 — Нарушения психологического развития.
F9 — Поведенческие и эмоциональные расстройства, начинающиеся обычно в детском и подростковом возрасте (СДВГ, расстройства поведения).
Современная терапия психических расстройств.
Лечение в психиатрии является комплексным и включает биологические (преимущественно медикаментозные и немедикаментозные) и психосоциальные методы.
ПСИХОФАРМАКОТЕРАПИЯ: ОСНОВНЫЕ КЛАССЫ ПРЕПАРАТОВ
Нейролептики (антипсихотики): основные препараты для купирования продуктивной симптоматики психозов (бред, галлюцинации, возбуждение). Их эффект связывают с блокадой дофаминовых рецепторов. Делятся на типичные (например, галоперидол, трифтазин) и атипичные (рисперидон, клозапин/азалептин), которые обладают лучшим профилем переносимости и влияют на негативную симптоматику. Важной задачей является управление побочными эффектами: нейролептическим синдромом (купируется холинолитиками), поздней дискинезией, седацией, вегетативными нарушениями.
Антидепрессанты: применяются для лечения депрессивных эпизодов различного генеза. Основные классы:
а) Селективные ингибиторы обратного захвата серотонина (СИОЗС): (флуоксетин, сертралин, пароксетин). Отличаются хорошей переносимостью и безопасностью, что делает их препаратами первого выбора.
б) Трициклические антидепрессанты (ТЦА): (амитриптилин, имипрамин). Мощные, но обладают значительными побочными эффектами (холинолитические, кардиотоксические).
в) Ингибиторы моноаминоксидазы (ИМАО): используются реже из-за диетических ограничений и риска лекарственных взаимодействий.
Важно учитывать спектр действия: одни антидепрессанты обладают седативным эффектом (амитриптилин), другие — активирующим (имипрамин), что позволяет индивидуализировать терапию.
Транквилизаторы (анксиолитики): препараты для купирования тревоги, беспокойства, напряжения. Основная группа — бензодиазепины (диазепам, алпразолам, феназепам). Эффект быстрый, но при длительном применении высок риск формирования зависимости. Предпочтение отдается коротким курсам. Существуют «дневные» транквилизаторы с минимальным седативным эффектом (гидазепам).
Нормотимики (стабилизаторы настроения): препараты для профилактики фаз при аффективных расстройствах (биполярное, рекуррентное депрессивное). «Золотым стандартом» являются соли лития, также широко применяются антиконвульсанты: карбамазепин, вальпроаты, ламотриджин.
Ноотропы и нейрометаболические средства: обширная группа препаратов (пирацетам, фенибут, церебролизин), направленных на улучшение когнитивных функций (память, внимание). Эффект развивается медленно, показания — органические поражения мозга, астенические состояния.
Этапы терапии и немедикаментозные биологические методы
В лечении хронических заболеваний выделяют три этапа:
✓ Купирующая терапия: направлена на быстрое устранение острой симптоматики (психоза, возбуждения). Часто проводится в стационаре с использованием парентеральных форм препаратов.
✓Поддерживающая терапия: длительное лечение уменьшенными дозами препаратов с целью закрепления ремиссии и профилактики рецидива. Широко используются пролонгированные формы нейролептиков (депо).
✓Корригирующая терапия: терапия, не ведущая к выздоровлению, но смягчающая патологические проявления и улучшающая адаптацию (например, при расстройствах личности).
К немедикаментозным биологическим методам относятся:
Электросудорожная терапия (ЭСТ): высокоэффективный метод при тяжелых, резистентных к лекарствам депрессиях и некоторых острых психозах. Проводится под общим обезболиванием с миорелаксацией, безопасен при правильном выполнении.
Инсулинокоматозная терапия: исторически важный метод, ныне применяемый крайне редко при резистентных формах шизофрении.
Светотерапия: эффективна при сезонных аффективных расстройствах.
Депривация сна: вспомогательный метод при депрессиях.
Методы экстракорпоральной детоксикации (плазмаферез): могут применяться при острых интоксикационных и некоторых резистентных психозах.
✓ Психотерапия: интеграция в лечебный процесс
Психотерапия является неотъемлемой частью лечения, особенно при непсихотических расстройствах (неврозы, расстройства личности). Выделяют множество направлений:
→ Когнитивно-поведенческая терапия (КПТ): нацелена на выявление и изменение дезадаптивных мыслей и поведенческих паттернов. Высокоэффективна при тревожных, депрессивных, обсессивно-компульсивных расстройствах.
→ Психодинамическая терапия: исследует влияние неосознаваемых внутренних конфликтов и прошлого опыта на текущее состояние. Может быть полезна при расстройствах личности.
→ Гештальт-терапия, психодрама: методы, ориентированные на осознание и отреагирование (катарсис) эмоций в «здесь и сейчас».
→ Групповая психотерапия: использует механизмы групповой динамики для поддержки, обратной связи и обучения новым моделям поведения.
→ Семейная психотерапия: работа с семьей как с системой, что особенно важно при лечении зависимостей и расстройств у детей и подростков.
Профилактика и реабилитация в психиатрии
Профилактика делится на три уровня:
Первичная. Направлена на предотвращение возникновения заболеваний. Включает меры социально-экономического характера, пропаганду здорового образа жизни, генетическое консультирование, правильное семейное воспитание.
Вторичная. Нацелена на раннее выявление и активное лечение уже возникшего заболевания для формирования качественной ремиссии и предотвращения рецидивов. Это основа работы психиатрической службы.
Третичная (Реабилитация). Система мер по восстановлению социального функционирования и трудоспособности пациента. Включает:
✦ Трудотерапию: подбор адекватной трудовой нагрузки с учетом возможностей и личностного дефекта пациента.
✦ Социально-трудовую адаптацию: обучение новым профессиям, создание специальных рабочих мест.
✦ Психосоциальную работу: помощь в решении бытовых проблем, налаживании социальных связей.
✦ Создание терапевтической среды: отказ от карательной психиатрии, политика «открытых дверей», развитие системы патронажа и дневных стационаров.
Ключевой проблемой реабилитации является феномен госпитализма — формирования у пациента зависимости от больницы и утраты навыков жизни вне ее. Профилактика госпитализма заключается в максимально коротких госпитализациях и активной работе по реинтеграции пациента в общество.
ВОПРОСЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ
1. В чем заключается основное различие между нозологическим и прагматическим подходами к классификации психических расстройств?
2. Перечислите основные классы психотропных препаратов и укажите по одному основному показанию для каждого класса.
3. Назовите три основных этапа терапии хронического психического заболевания и дайте им краткую характеристику.
4. Каковы цели и задачи третичной профилактики (реабилитации) в психиатрии?
5. Какова роль психотерапии в комплексном лечении психических расстройств и при каких состояниях она является наиболее эффективной?
ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОГО ИЗУЧЕНИЯ
1. Проанализируйте преимущества и недостатки нозологического подхода и МКБ-10. В каких клинических ситуациях нозологический диагноз может быть более информативен, а в каких — синдромальный подход МКБ-10?
2. Сравните механизм действия, профиль эффективности и побочных эффектов типичных и атипичных нейролептиков. Обоснуйте, почему атипичные нейролептики стали препаратами первого выбора во многих клинических руководствах, несмотря на их более высокую стоимость.
3. Этическая дилемма: обсудите проблему информированного согласия при проведении терапии пациенту в остром психотическом состоянии. Каковы границы принудительного лечения и как их можно определить?
4. Разработайте концепцию антистигматизационной программы для вашего учебного заведения/больницы, направленную на изменение общественного мнения о психических заболеваниях и повышение обращаемости за помощью.
ТЕМЫ ДОКЛАДОВ
1. Эволюция взглядов на шизофрению: от деменции Э. Крепелина до современных диагностических критериев МКБ-11.
2. Проблема резистентности в психиатрии: современные стратегии преодоления (смена препаратов, немедикаментозные методы).
3. Роль медицинского психолога в мультидисциплинарной бригаде психиатрического стационара.
4. Биполярное аффективное расстройство: сложности дифференциальной диагностики с шизофренией и расстройствами личности.
5. Современные методы нейровизуализации (фМРТ, ПЭТ) в диагностике и изучении патогенеза психических расстройств.
ГЛАВА II. ОБЩАЯ ПСИХОПАТОЛОГИЯ
§1. Расстройства ощущений и восприятия
Нарушения чувственного познания — расстройства ощущений и восприятия — занимают центральное место в общей психопатологии. Их анализ позволяет распознавать широкий спектр психических расстройств: от невротических состояний до тяжелых психозов. Дифференциация иллюзий, галлюцинаций, психосенсорных расстройств и синдрома галлюциноза составляет основу точной диагностики и определяет выбор терапевтической стратегии.
Ключевые определения
Восприятие — целостный психический процесс, результатом которого является формирование субъективного образа объективной реальности путем синтеза, анализа и интерпретации информации, поступающей от органов чувств, с привлечением прошлого опыта.
Галлюцинации — расстройства восприятия, при которых мнимые образы (зрительные, слуховые и др.) возникают без наличия реального объекта-раздражителя, проецируются во внешнее пространство и неотличимы для пациента от реальных объектов.
Псевдогаллюцинации — патологические образы, возникающие непроизвольно, но лишенные характера объективной реальности; больной воспринимает их как «сделанные», «вложенные в голову» извне, часто с ощущением насильственности и принадлежности к своему внутреннему миру (интрапроекция).
Сенестопатии — разнообразные, крайне тягостные и трудноописываемые патологические телесные ощущения (стягивания, переливания, жжения, скручивания и пр.), не связанные с локальным поражением органов и систем и лишенные предметности галлюцинаций.
Дереализация — субъективное переживание измененности окружающего мира, который воспринимается как нереальный, отдаленный, застывший, бесцветный («как декорация», «как через пелену»).
Расстройства ощущений
Ощущения представляют собой простейшие элементы чувственного познания, отражающие отдельные свойства объектов (температура, цвет, вкус). Их расстройства могут быть связаны как с патологией периферических анализаторов или проводящих путей ЦНС (например, фантомные боли), так и с психическими заболеваниями, когда ощущения формируются центрально, независимо от внешних стимулов (психогенные боли при истерии, соматоформные расстройства).
Ощущение — это психическая функция, в результате которой человек получает сведения об отдельных свойствах и качествах предметов или явлений.
Различные виды ощущений характеризуются общими для них свойствами. К таким свойствам относятся качество, интенсивность и продолжительность.
Качество — это главная особенность данного ощущения, отличающая его от других видов ощущений и варьирующая в пределах данного вида ощущений (одной модальности). Например, слуховые ощущения отличаются по высоте, тембру, громкости, а зрительные — по насыщенности, цветовому тону.
Интенсивность ощущения является его количественной характеристикой и определяется как силой раздражителя, так и функциональным состоянием рецептора.
Длительность ощущения также определяется интенсивностью воздействия на рецептор, его функциональным состоянием, но главным образом — временем действия на рецептор.
Ключевыми вариантами расстройств ощущений являются:
✦ Гиперестезия — общее снижение порога чувствительности, при котором обычные или слабые раздражители воспринимаются как чрезмерно интенсивные, яркие и даже болезненные (например, тиканье часов кажется оглушительным, свет — ослепительным). Является классическим проявлением астенического синдрома.
✦ Гипестезия — общее повышение порога чувствительности, приводящее к приглушенности, блеклости окружающего мира («краски потускнели», «звуки доносятся издалека»). Характерна для депрессивных состояний, отражая общее снижение витальности и интереса к жизни.
✦ Истерическая анестезия — функциональная утрата чувствительности (кожной, слуховой, зрительной), возникающая по механизму конверсии у демонстративных личностей после психотравмы. Важным диагностическим признаком является несоответствие зон анестезии анатомическим областям иннервации (например, анестезия по типу «перчаток» или «носков»).
✦ Парестезии — элементарные нарушения чувствительности в виде онемения, покалывания, «ползания мурашек». Часто связаны с неврологической патологией (полинейропатии, нарушения кровообращения) и воспринимаются пациентами как психологически понятный феномен.
✦ Сенестопатии — крайне полиморфные, всегда субъективно исключительно неприятные ощущения внутри тела, которые больные с трудом вербализуют, прибегая к вычурным описаниям («скребут изнутри», «булькает в селезенке», «свинтит под ребрами»). В отличие от боли, сенестопатии лишены четкой локализации и предметности. Они могут встречаться при шизофрении, органических поражениях головного мозга и тяжелых неврозах, нередко сопровождаясь ипохондрическими идеями (сенестопатически-ипохондрический синдром).
Восприятие — целостный психический процесс, результатом которого является формирование субъективного образа объективной реальности путем синтеза, анализа и интерпретации информации, поступающей от органов чувств, с привлечением прошлого опыта.
Основными свойствами восприятия являются: предметность и целостность, константность, избирательность, осмысленность и апперцепция восприятия.
Предметность и целостность — главные свойства восприятия, когда человек правильно воспринимаемые отдельные детали предмета или его изображения может связать их в единую структуру.
Константность — свойство восприятия, которое обеспечивает относительное постоянство (по форме, цвету, величине и другим параметрам) воспринимаемых нами предметов.
Избирательность восприятия наглядно выявляется в феномене «фигура из фона». То, что находится на переднем плане и воспринимается как конкретное, четко очерченное и замкнутое целое, называется фигурой восприятия, а все остальное — фоном.
Осмысленность восприятия — указывает на связь восприятия с мышлением, с пониманием сущности предмета.
Апперцепция восприятия — указывает на связь восприятия с личностью, всем прошлым опытом человека, с его «Я». Благодаря этому то, что человека интересует и лично с ним связано, становится в восприятии ярче и интенсивнее.
Обманы восприятия
Обманы восприятия относятся к продуктивной (позитивной) психопатологической симптоматике и предполагают нарушение процесса восприятия.
1. Иллюзии
Иллюзии — это ошибочное, искаженное восприятие реально существующего объекта. От физиологических ошибок восприятия (например, принятие листка за гриб в сумерках) патологические иллюзии отличаются фантастичностью, неожиданностью и возникают при отсутствии дефицита сенсорной информации.
✦ Аффективные (аффектогенные) иллюзии возникают на фоне интенсивного аффекта (страха, тревоги). Тревожный больной в разговоре случайных людей слышит угрозы в свой адрес, в тени деревьев видит притаившихся преследователей.
✦ Парейдолические иллюзии (парейдолии) — сложные, фантастические зрительные образы, непроизвольно возникающие при рассматривании реальных объектов с нечеткой структурой (узоров обоев, трещин на стене, ковра). Больной видит в них «сплетение змей», «свирепые рожи», «сказочные пейзажи». Парейдолии часто являются предвестником делирия (например, при алкогольном делирии — «белой горячке»).
✦ Вербальные иллюзии — сложная интерпретация услышанного разговора. Больные вместо нейтрального разговора слышат угрозы, ругательства, обвинения, реплики якобы в свой адрес. Встречаются при шизофрении, реактивном психозе, алкогольных галлюцинозах.
2. Галлюцинации
Галлюцинации — это восприятие без объекта, возникающее помимо органов чувств. Их наличие, как правило, свидетельствует о психотическом уровне расстройства.
Классификация галлюцинаций:
✦ По анализаторам: зрительные, слуховые (вербальные), тактильные, обонятельные, вкусовые, висцеральные (общего чувства).
✦ По условиям возникновения:
Гипнагогические (при засыпании) и гипнопомпические (при пробуждении) — могут возникать и у здоровых, но их обилие указывает на высокий риск развития делирия.
Функциональные (рефлекторные) — возникают только при действии реального раздражителя (например, «голоса» под шум воды), сосуществуя с ним, а не замещая его, как при иллюзии.
✦ По степени сложности:
Элементарные (акоазмы — шумы, фотопсии — вспышки) — чаще связаны с неврологической патологией.
Простые — в рамках одного анализатора, но с оформленным содержанием (вербальные галлюцинации).
Сложные и сценоподобные — вовлекают несколько анализаторов, создавая целостную галлюцинаторную картину (больной «попадает» в другую обстановку).
Важное клиническое значение имеют вербальные галлюцинации, которые подразделяются на:
Комментирующие (оценивают действия и мысли больного).
Осуждающие/оскорбляющие.
Императивные (отдающие приказы) — наиболее опасный вариант, требующий недобровольной госпитализации, так как больной может выполнить команду нанести вред себе или окружающим.
Антагонистические (больной слышит «спор» добрых и злых голосов).
Истинные галлюцинации и псевдогаллюцинации
Критически важным для диагностики является разграничение истинных галлюцинаций и псевдогаллюцинаций (по В. Х. Кандинскому).
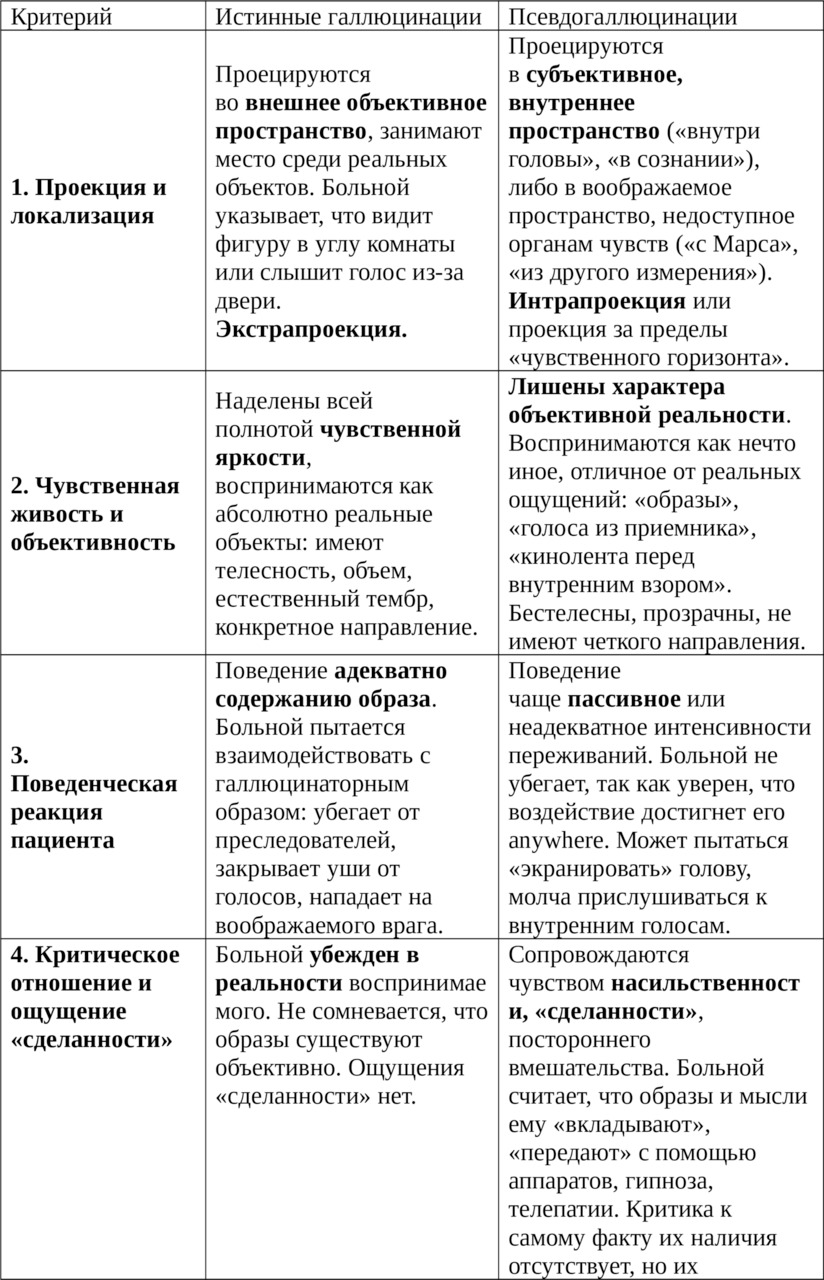
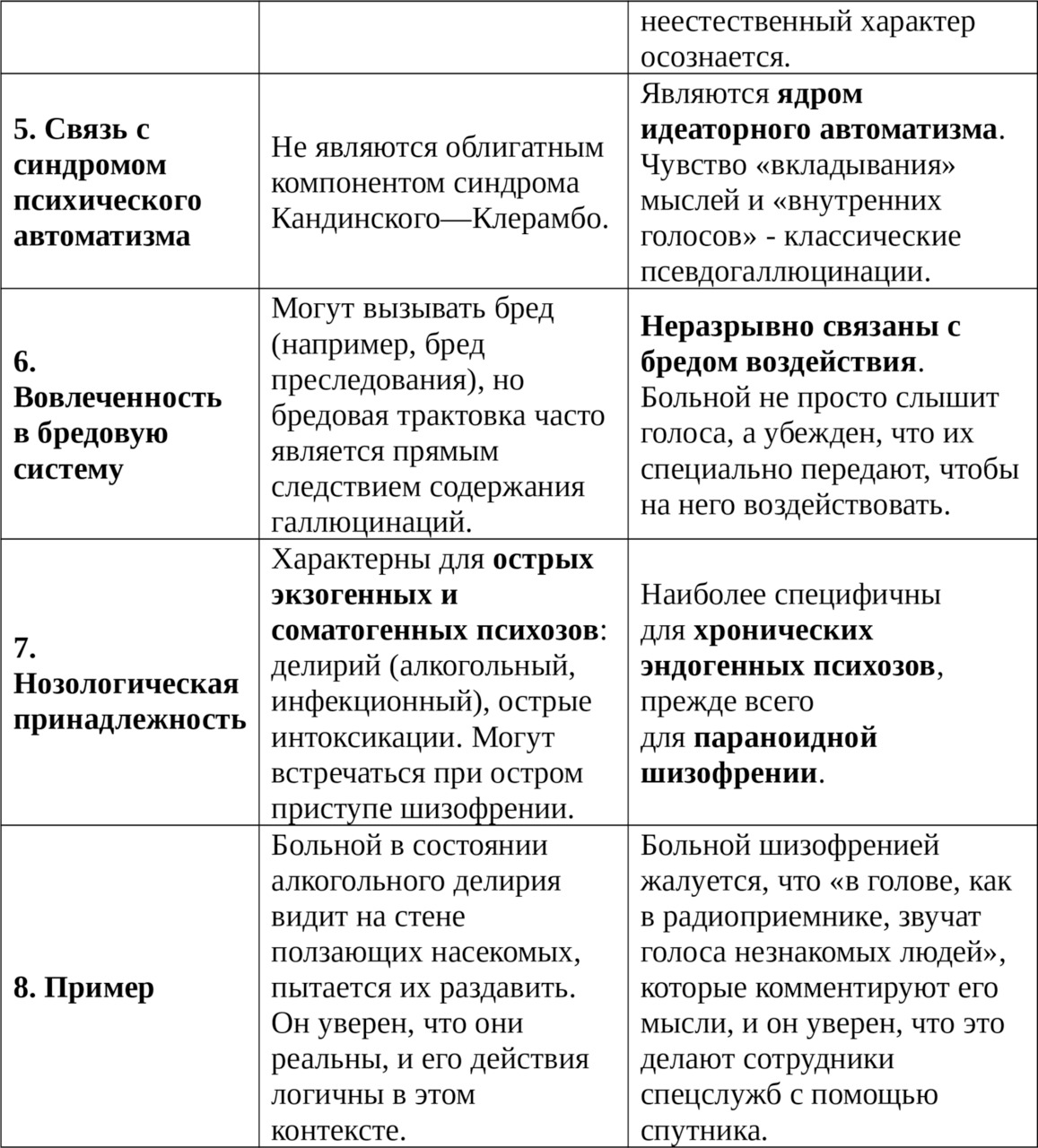
Истинные галлюцинации характерны для острых экзогенных психозов (делирий), псевдогаллюцинации — для хронических эндогенных психозов, в первую очередь для шизофрении, где они являются ядром синдрома психического автоматизма Кандинского — Клерамбо.
3. Психосенсорные расстройства (расстройства сенсорного синтеза)
При этих расстройствах узнавание предметов не нарушено, но искажаются их физические свойства: размер (макропсия — увеличение, микропсия — уменьшение), форма (метаморфопсия), пропорции, вес, цвет (эритропсия — покраснение), положение в пространстве (опрокидывание на 90°/180°). Сюда же относится расстройство схемы тела — ощущение изменения размеров или формы собственного тела («руки стали огромными», «голова отделилась от туловища»). Эти нарушения чаще носят пароксизмальный характер и наблюдаются при эпилепсии, органических поражениях ЦНС, интоксикациях.
4. Дереализация и деперсонализация
Дереализация — чувство измененности, нереальности, отчужденности окружающего мира («люди как манекены», «мир как сцена»). Деперсонализация — болезненное переживание измененности собственной личности, утраты единства «Я», собственных чувств и мыслей («я не я», «чувства омертвели»). Эти феномены тесно связаны. Они могут входить в структуру острых психозов (с чувственным бредом), быть проявлением депрессии, эпилептических пароксизмов (déjà vu, jamais vu) или негативной симптоматики при шизофрении.
Выделяют аутопсихические, соматопсихические и аллопсихические деперсонализации.
✦ аутопсихические деперсонализации (собственно деперсонализация) — чувство измененности собственного «Я» и своих психических процессов
Проявляется чувством измененности собственного «Я» («во мне что-то изменилось»); чувством утраты собственного «Я» («кажется, что я потерял свою личность»); чувством растворения «Я» в окружающем мире («мир поглотил меня»); чувством всеобъемлющего «Я» («мое „Я“ столь большое, что дух захватывает»); чувством утраты единства «Я» («одно „Я“ действует, другое наблюдает за ним»). Аутопсихические деперсонализации нередко наблюдаются при шизофрении.
✦ соматопсихические деперсонализации — чувство чуждости, необычности при восприятии своего тела, его частей, физиологических процессов. Это нарушение «схемы тела» (аутометаморфопсии). Характеризуются ощущением смещения или распада собственных частей тела (головы, конечностей и т. д). Если части тела воспринимаются увеличенными, то говорят о «макропсиях». Если части тела воспринимаются уменьшенными, то говорят о «микропсиях». Иногда части тела воспринимаются смещенными, бесформенными. Может искажаться восприятие позы тела, положение его частей в пространстве. Наблюдаются в просоночных состояниях, при органических поражениях ЦНС различного генеза.
✦ аллопсихические деперсонализации — нарушение восприятия (в виде отчуждения) некоторых физиологических актов (дефекации, сна и т. д.), собственного пространственного расположения, ощущение изменения собственного веса и т. д.
Дереализация проявляется следующим:
метаморфопсии — окружающие предметы кажутся неестественно уменьшенными (микропсия); увеличенными до гигантских размеров (макропсия); перекрученными вокруг своей оси (дисмегалопсия); удлиненными (порропсия).
галеропсии — изменение восприятия освещенности предметов.
полиопсии — один предмет воспринимается как два и более.
нарушение восприятия пространственных взаимоотношений («все куда-то отодвинулось и стало каким-то плоским, как бы нарисованным») и измененное восприятие времени («время течет слишком медленно», «как бы остановилось» или, наоборот, «слишком быстро»).
5. Синдром галлюциноза
Галлюциноз — психопатологический синдром, основным и часто единственным проявлением которого являются массивные галлюцинации (обычно в пределах одного анализатора) при формально ясном сознании и без выраженного бреда.
Острый вербальный галлюциноз (чаще алкогольной этиологии): характеризуется обильными истинными вербальными галлюцинациями осуждающего или преследующего содержания, часто обсуждающими больного в третьем лице. Сопровождается аффектом тревоги, но сознание не помрачено.
Хронический вербальный галлюциноз: галлюцинации могут становиться менее эмоционально насыщенными, иногда к ним формируется критическое отношение.
Тактильный галлюциноз (например, при кокаиновой интоксикации, симптом Маньяна): ощущение ползания насекомых под кожей.
Псевдогаллюциноз с преобладанием псевдогаллюцинаций характерен для шизофрении.
6. Агнозия — это нарушение процессов узнавания и понимания смысла предметов, явлений и собственного состояния при сохранности элементарной чувствительности и ясном сознании.
Проще говоря, больной видит, слышит, ощущает, но не понимает, что именно он воспринимает. Это расстройство восприятия на гностическом уровне, в отличие от галлюцинаций, которые являются обманом восприятия.
Агнозии возникают при поражении вторичных корковых полей анализаторов (теменных, височных, затылочных долей) и связаны с нарушением анализа и синтеза сенсорной информации.
Основные виды агнозий:
✓ Зрительные агнозии (при поражении затылочной коры):
✓ Предметная агнозия: больной не узнает сами предметы. Он может описать их отдельные признаки («что-то круглое, блестящее, с двумя палочками»), но не может назвать очки.
✓ Прозопагнозия (агнозия на лица): неспособность узнавать знакомые лица. Больной узнает близких по голосу, но не по лицу. Может описывать черты лица, но не синтезирует их в целостный образ.
✓Цветовая агнозия: неспособность узнавать и идентифицировать цвета при сохранном цветоощущении.
✓Симультанная агнозия: неспособность воспринимать группу объектов как целое, одновременно. Больной видит только один объект в поле зрения, не понимая смысла сюжетной картинки.
✓ Слуховые агнозии (при поражении височной коры):
Собственно слуховая агнозия: больной слышит звуки, но не может определить их источник (не отличает шум ветра от шума машины).
Сенсорная амузия: неузнавание знакомых мелодий.
Фонагнозия (нарушение узнавания голосов): неспособность узнавать знакомые голоса.
Тактильные агнозии (астереогноз) (при поражении теменной коры):
Больной с сохранной тактильной чувствительностью не может на ощупь с закрытыми глазами узнать знакомый предмет (ключ, расческу), который он легко опознает зрительно.
✓ Анозогнозия — особый вид агнозии, при которой больной не осознает собственного дефекта или заболевания (например, отрицает наличие паралича левых конечностей при инсульте правого полушария).
Агнозии являются важным диагностическим признаком органического поражения головного мозга (инсульт, опухоль, травма, деменция) и требуют проведения нейровизуализации (КТ, МРТ). Их необходимо дифференцировать от психиатрической симптоматики, например, от негативистических установок или бредовых идей.
ВОПРОСЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ
1. Дайте определение иллюзиям и назовите их основные виды, отличая от физиологических ошибок восприятия.
2. Что такое галлюцинации и чем они принципиально отличаются от иллюзий?
3. Перечислите основные виды вербальных галлюцинаций и укажите, какой из них представляет наибольшую опасность.
4. Назовите ключевые диагностические критерии, позволяющие отличить истинные галлюцинации от псевдогаллюцинаций.
5. Что такое сенестопатии и какими характеристиками они обладают?
6. Дайте определение синдрому галлюциноза. Чем он отличается от других галлюцинаторных синдромов?
7. Что понимают под психосенсорными расстройствами? Приведите примеры.
ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОГО ИЗУЧЕНИЯ
1. Проанализируйте, как различие в проекции галлюцинаций (экстра-, интрапроекция) влияет на поведение пациента и тактику врача при остром психозе и хроническом психическом заболевании.
2. Сравните синдром галлюциноза и синдром психического автоматизма Кандинского — Клерамбо. Что общего и в чем заключаются принципиальные диагностические различия?
3. Обсудите диагностические сложности при дифференциации тяжелых ипохондрических идей, сенестопатий и висцеральных галлюцинаций. На какие клинические нюансы следует обращать внимание?
4. Каков может быть патоморфоз (изменение клинической картины) галлюцинаторных синдромов в современную эпоху? Приведите гипотетические примеры влияния технологий (интернет, цифровизация) на фабулу обманов восприятия.
ТЕМЫ ДОКЛАДОВ
1. Феномен псевдогаллюцинаций: историческое описание В. Х. Кандинского и его значение для современной диагностики шизофрении.
2. Императивные галлюцинации: клинические особенности, правовые аспекты недобровольной госпитализации. (Почему императивные галлюцинации считаются одним из самых опасных симптомов в психиатрии? Какова тактика врача при ведении пациента с приказывающими «голосами»? )
3. Сенестопатии: на границе неврологии и психиатрии. Проблемы дифференциальной диагностики с соматической патологией и ипохондрическим бредом.
4. Синдром Шарля Бонне: галлюцинации при сохранной критике.
5. Психосенсорные расстройства и расстройства схемы тела: от метаморфопсий при эпилепсии к дисморфофобии.
6. Дереализация и деперсонализация: от симптома к синдрому. Невротический и психотический уровни расстройств. (В структуре каких заболеваний встречаются эти феномены (тревожные расстройства, депрессия, шизофрения, эпилепсия)? Чем отличается переживание «раздвоения личности» при деперсонализации от диссоциативного расстройства идентичности?)
7. Алкогольный галлюциноз: клиническая картина, динамика и дифференциальная диагностика с делирием и шизофренией.
8. Агнозии: нарушение восприятия при сохранности чувствительности. Нейропсихологический подход к диагностике очаговых поражений головного мозга.
9. Парейдолические иллюзии: механизм возникновения, связь с творческим мышлением и патологией.
ПРАКТИЧЕСКАЯ ЧАСТЬ / КЕЙС ДЛЯ РАЗБОРА
Анамнез: Пациентка М., 45 лет. Поступила в стационар по направлению участкового психиатра. Со слов родственников, в течение последних 8 месяцев стала замкнутой, подозрительной. Жалуется, что соседи «воздействуют на нее специальным аппаратом», от которого у нее внутри «все переворачивается, горит», а в голове звучат «посторонние мысли» и «голоса», комментирующие ее действия. Голоса «металлические», звучат «внутри черепа». Уверена, что соседи считывают ее мысли и насильно вкладывают в голову чужие.
Психический статус: В сознании, ориентирована. Поведение несколько отстраненное. Аффект напряженный. В беседе сообщает о вышеописанных переживаниях, относится к ним как к реально существующему преследованию. Считает, что ее «сделали радиоуправляемой». Критики к своему состоянию нет.
Задание:
— Какой тип галлюцинаторных переживаний (истинные или псевдогаллюцинации) присутствует у пациентки? Аргументируйте свой ответ, ссылаясь на ключевые диагностические критерии.
— О формировании какого сложного психопатологического синдрома свидетельствует сочетание «вкладывания/отнятия мыслей», «голосов в голове» и идеи воздействия?
— Предположите наиболее вероятный нозологический диагноз. Какие дополнительные аспекты анамнеза и статуса необходимо уточнить для его подтверждения?
§2. Расстройства мышления
Мышление является высшим познавательным процессом, позволяющим человеку понимать сущность явлений, устанавливать причинно-следственные связи и целенаправленно взаимодействовать с миром. Нарушения мышления лежат в основе большинства психопатологических синдромов, и их грамотная оценка является ключевой для дифференциальной диагностики в психиатрии и психологии. Данная глава посвящена подробному анализу расстройств ассоциативного процесса и патологии суждений, а также их клинических синдромологических воплощений.
Ключевые определения
Мышление — это опосредованное и обобщенное отражение действительности в ее существенных связях и отношениях, специфически человеческая способность, выражающаяся через язык и речь, и позволяющая выходить за пределы непосредственного чувственного опыта.
Ассоциативный процесс — это процесс установления связей между понятиями, образами и представлениями, составляющий основу мышления; его нарушения проявляются в изменении темпа, стройности и целенаправленности мыслительной деятельности.
Бред — это совокупность ложных, не соответствующих реальности суждений и умозаключений, возникающих в результате болезненного процесса, овладевающих сознанием больного, не поддающихся коррекции и определяющих его дезадаптивное поведение.
Сверхценные идеи — это аффективно насыщенные, доминирующие в сознании убеждения, которые, будучи исходно базированными на реальных фактах или личностно значимых темах, приобретают неадекватно преувеличенное значение, непропорциональное их объективной важности, и плохо поддаются критической переоценке.
Навязчивые идеи (обсессии) — это непроизвольно возникающие, чуждые личности больного мысли, образы или влечения, которые он воспринимает как болезненные, пытается им сопротивляться, сохраняя к ним критическое отношение.
Мышление представляет собой сложный психический процесс, результатом которого является субъективная модель мира, основанная на обработке информации, полученной через восприятие и память. Его основными структурными единицами являются понятия, суждения и умозаключения, а инструментом выражения — речь. Расстройства мышления традиционно подразделяются на две крупные группы: нарушения формы (ассоциативного процесса) и нарушения содержания (патологические суждения и умозаключения).
С помощью мышления обеспечивается один из уровней психического отражения, включающий как осознанный, так и неосознанный компоненты, само мышление как деятельность регулируется этими отражениями. Мышление включено в общение, оно составляет необходимый компонент воздействия на другого человека, актов коммуникации, включено в процессы межличностного познания.
Мыслительные операции
Различают следующие виды мыслительных операций:
Анализ — это мысленное расчленение предметов и явлений на их составные части, свойства и т. д.
Синтез — это мысленное соединение отдельных частей, свойств, деталей в единое целое.
Сравнение — мыслительное установление сходства или различия между предметами и явлениями реального мира.
Абстрагирование — мыслительное отвлечение от предмета. Выделяется главное, существенное для того или иного предмета или явления.
Обобщение — выделение основного главного, свойственного определенному кругу предметов и явлений, составляющих материал мышления.
Систематизация (классификация) включает в себя такие операции, как группирование и разделение предметов и явлений по их существенным характеристикам.
Конкретизация — это мысленный переход от общего к единичному, которое соответствует этому общему.
В результате этих операций образуются понятия, суждения и умозаключения.
Содержательные компоненты мышления:
— понятие;
— суждение;
— умозаключение.
Понятие
Понятие является отражением в сознании человека общих, существенных свойств и качеств предметов и явлений. Понятие формируется на основе восприятий и представлений. В понятии находит свое выражение познание внутренней сущности данного конкретного предмета. В зависимости от степени абстрагирования и обобщения понятия имеют более или менее конкретный или абстрактный характер.
В понятии содержатся лишь свойства, общие и существенные для целого ряда однородных предметов, например, для понятия «термометр» основным является то, что это прибор для измерения температуры (а не его форма, размеры и т. д.).
Конкретное понятие — это понятие о конкретных предметах, явлениях.
Абстрактное понятие — это понятие о различных свойствах предметов или явлений, которое недоступно непосредственному познанию, оно отвлеченно.
Ассоциация — связь понятий друг с другом.
Различают следующие ассоциации:
• механические (внешние: космос — звезды, ночь-сон, белый — черный);
• логические — смысловые (отражают причинно-следственные связи: боль — ощущение; здоровье — радость).
С помощью ассоциаций материал группируется для построения суждений и умозаключений.
Суждение
Суждение — сравнение понятий между собой с констатацией утверждения или отрицания явления, факта, свойства.
Суждения бывают общими, частными и единичными.
В общих суждениях утверждается или отрицается что-то относительно всех предметов и явлений, объединяемых понятием. Например, «все металлы проводят электричество». В частном суждении речь идет только о части предметов и явлений, объединяемых понятием. Например, «некоторые школьники умеют играть в шахматы». Единичное суждение — это суждение, в котором речь идет о каком-то индивидуальном понятии. Например, «Москва-столица России», «Пушкин — великий русский поэт».
Умозаключение
Умозаключение возникает в результате сравнения нескольких суждений, их сопоставления и, таким образом, заканчивает собой процесс мышления в качестве окончательного вывода. Типичный пример умозаключения — доказательство геометрических теорем.
Различают следующие виды умозаключений:
— дедуктивное (из общих посылок делается частный вывод);
— индуктивное (из частных посылок делается общий вывод);
— по аналогии (на основании общности свойств предметов делается вывод о наличии их общности).
Основные виды мышления
Мышление человека не только включает в себя различные операции, но и протекает на различных уровнях, в различных формах, что позволяет говорить о существовании различных видов мышления. Так, в зависимости от характера решаемой задачи, от того с чем оперирует мысль, выделяют 3 вида или уровня мышления:
1) Предметно-действенное (предметно-конкретное) мышление — мыслительные операции происходят в действиях с конкретными предметами.
Предметно-действенное мышление является ведущим у ребенка до 2-3-летнего возраста и проявляется в процессе непосредственных действий с предметами. Этот вид мышления насыщен эмоциональными тенденциями. Для него характерен синкретизм (объединение случайных поверхностных признаков в комплекс, не отражающий сути предмета); отмечается низкая критичность по отношению к своим действиям. Одним из главных признаков предметно-действенного мышления является эгоцентризм, проявляющийся в том, что ребенок не понимает относительности явлений, предметы рассматриваются им вне связи с другими предметами, а точкой отсчета в рассуждениях является сам субъект. Например, ребенок идет по улице, наблюдая за луной, и считает, что луна следует за ним, когда он войдет в магазин, Луна остановится и подождет его.
Этот вид мышления является исходным в формировании любой мыслительной операции.
2) Наглядно-образное мышление — это совокупность способов и процесс образного решения задач, предполагающих зрительное представление ситуации и оперирование образами составляющих ее предметов без выполнения реальных практических действий с ними. Позволяет наиболее полно воссоздавать все многообразие различных фактических характеристик предмета. Важной особенностью этого вида мышления является установление непривычных сочетаний предметов и их свойств.
В отличие от наглядно — действенного мышления при наглядно-образном мышлении ситуация преобразуется лишь в плане образа.
Предметно-действенное и наглядно-образное мышление — это допонятийные виды мышления, так как они ограничены проблемами, касающимися конкретных, реальных объектов и операций с ними, а оперирование понятиями носит случайный, не всегда осознанный характер. Виды мышления развиваются в процессе онтогенеза последовательно от предметно-действенного к абстрактно-логическому.
3) Абстрактно-логическое (понятийное) мышление — в качестве основной единицы выступает понятие. Абстрактно-логическое мышление направлено в основном на нахождение общих закономерностей в природе и человеческом обществе, отражает общие связи и отношения, оперирует главным образом понятиями, широкими категориями, а образы, представления в нем играют вспомогательную роль.
Важнейшей характеристикой понятийного мышления является децентризм в противовес эгоцентризму допонятийного мышления. Децентризм проявляется в том, что логически мыслящий человек выходит за пределы собственной системы отсчета. Это связано с тем, что внутри каждого понятия имеются разные уровни обобщенности, которые не зависят от системы отсчета, связанной с субъектом. В связи с этим появляется возможность правильного соотнесения частного и общего, понимание обратимых операций. Таким образом, с 11—12 лет формируется способность размышлять логически об абстрактных отвлеченных проблемах, появляется потребность проверить правильность своих мыслей, принять точку зрения другого человека, мысленно учитывать и соотносить одновременно несколько признаков или характеристик объекта. Так называемая «обратимость» мышления позволяет менять направление мысли с прямого хода рассуждения на обратный, возвращаться к исходному состоянию того или иного объекта. Ребенок начинает понимать, например, что сложение — это действие, противоположное вычитанию, а умножение — делению. Появляется чувствительность к чужому опыту и возможность включения чужого и исторического опыта в собственную систему мышления. Для понятийного мышления характерна высокая критичность и полнота понимания, включая понимание скрытого, переносного смысла и подтекста.
Мышление взрослого человека включает признаки всех трех видов: предметно-действенного, наглядно-образного и понятийного.
Другие виды мышления.
✓ Эмпирическое мышление. В ходе эмпирического мышления познаваемый объект отражается со стороны его внешних связей и свойств. Результатом эмпирического мышления выступает знание непосредственного. В таком знании отражаются сходные черты познаваемых объектов, то есть это знание формально общего.
Решение главной задачи эмпирического мышления — классифицировать и упорядочивать познаваемые объекты.
✓ Теоретическое мышление. В ходе теоретического мышления познаваемый объект отражается со стороны внутренних связей и отношений с другими объектами, нужных для его существования, то есть связей и отношений, являющихся более общими. Данный вид мышления можно квалифицировать как разумное мышление, в ходе которого человек исследует природу абстрактных определений, которыми он оперирует.
✓ Вероятностное мышление обозначает вид мышления, в структуру которого входят суждения о степени вероятности ожидаемых событий.
✓ Интуитивное мышление характеризуется быстротой протекания, отсутствием четко выраженных этапов, малой осознанностью, в отличие от дискурсивного, поэтапно развернутого, осознанного мышления.
✓ Творческое мышление — это мышление, результатом которого является открытие принципиально нового или усовершенствование решения задачи.
✓ Критическое мышление характеризуется проверкой предложенных гипотез с целью определения области их возможного применения.
Можно сказать, что творческое мышление создает новые идеи, а критическое выявляет их недостатки и дефекты.
Речь
Мышление включено во взаимоотношения со всеми психическими процессами, но особые отношения устанавливаются между мышлением и речью. Речь — форма существования мысли. Переход от мысли к развернутой речи может быть представлен следующим образом: мотив — возникновение мысли — внутренняя речь -внешняя речь.
Особая форма речи, называемая внутренней, — это не просто беззвучное проговаривание слов, а подготовительная фаза на пути к высказыванию, имеющая решающее значение для перевода мысли в грамматику внешней речи.
Речь — это форма выражения мышления.
Качества речи: логичность; грамматический строй; темп; целесообразность; доказательность; гибкость; критичность; глубина; продуктивность; содержательность; выразительность.
1. Расстройства ассоциативного процесса
Эти расстройства характеризуются изменением способа, темпа и структуры мышления.
Ускорение мышления (тахифрения): характеризуется обилием и быстрой сменой мыслей и представлений. Ассоциации поверхностны, часто основаны на случайных связях (созвучие, смежность). Речь становится непоследовательной, «скачущей» (меняется тема разговора), наблюдается речевой напор, больной не слушает собеседника. Крайняя степень выраженности — «скачка идей» (fuga idearum), когда речь распадается на отдельные, слабо связанные выкрики («словесная окрошка»). Наиболее характерно для маниакального синдрома.
Замедление мышления (брадифрения): проявляется бедностью ассоциаций, замедленным темпом мыслительных процессов. Речь становится односложной, затруднено формирование умозаключений. Характерно для депрессивных состояний и оглушения сознания. Важно, что это часто обратимый симптом.
Патологическая обстоятельность (вязкость мышления): больной «застревает» на второстепенных деталях, его речь изобилует ненужными уточнениями, повторами, что затрудняет понимание основной мысли («лабиринтное мышление»). Связана с тугоподвижностью психических процессов, характерна для эпилепсии и других органических заболеваний мозга, указывая на формирование интеллектуального дефекта.
Резонерство: проявляется склонностью к бесплодному, оторванному от реальности мудрствованию. Больные оперируют сложными абстрактными понятиями, строят витиеватые логические конструкции, но не приходят к конкретному выводу. Целью является не передача информации, а сам процесс «рассуждательства». Часто наблюдается при шизофрении.
Разорванность (шизофазия): грубое нарушение мышления, при котором распадается логическая связь между понятиями. Речь представляет собой бессмысленный набор слов, хотя грамматические конструкции могут сохраняться. Больной недоступен продуктивному контакту. Классический симптом шизофрении.
Бессвязность (инкогерентность): полный распад речи на отдельные, не связанные между собой слова, слоги и звуки. Наблюдается на фоне грубого расстройства сознания (например, при аменции).
Паралогическое мышление: формальное сохранение логических построений приводит к выводам, явно противоречащим реальности, из-за смещения понятий, подмены прямого и переносного смысла. Нередко служит основой для формирования бредовой системы.
Аутистическое мышление: погруженность в мир собственных, оторванных от реальности фантазий и переживаний. Больные мало интересуются внешним миром, их мышление становится непонятным для окружающих, субъективным.
Символическое мышление: использование больным собственной, непонятной для других системы символов для выражения мыслей (например, придумывание новых слов — неологизмов).
Наплывы мыслей (ментизм) и остановки мышления (шперрунг): больной испытывает ощущение насильственности этих процессов. Ментизм — это приступ хаотичного потока мыслей; шперрунг — внезапный обрыв мысли. Являются проявлениями идеаторного автоматизма, характерного для синдрома Кандинского — Клерамбо при шизофрении.
Аморфное, расплывчатое мышление: «разрыхление ассоциаций»; грамматически правильная речь приобретает расплывчатый характер; невозможность четко сформулировать свои мысли.
Амбивалентное мышление: высказываются одновременно противоположные, исключающие друг друга мысли.
Метафизическая интоксикация (аутистическое мышление наизнанку): одностороннее, оттесняющее все другие интересы увлечение абстрактными проблемами (философией, религией, парапсихологией, парамедициной, оккультизмом); увлечения не способствуют личностному росту; лишены целенаправленности и практического выхода.
2. Патология суждений и умозаключений
Эти расстройства характеризуются искажением содержания мыслей.
Бред:
Основные критерии бреда: ложность, некоррегируемость (невозможность коррекции), болезненное происхождение и определяющее влияние на поведение.
По структуре:
1) Первичный (интерпретативный) бред: возникает первично, как расстройство мышления. Бредовая система логически разработана, базируется на последовательном, хотя и паралогичном, толковании реальных фактов. Характерен для паранойяльного синдрома.
2) Вторичный (чувственный) бред: возникает вторично на основе других расстройств (галлюцинаций, аффекта, тревоги). Бред образный, отрывочный, непоследовательный. Характерен для острых психозов.
3) Бред воображения: строится не на интерпретации, а на фантастических, вымышленных представлениях. Характерен для парафренного синдрома.
По фабуле (содержанию):
Персекуторный бред (преследования) — убежденность в наличии угрозы извне физическому или психическому «Я»; больные подозрительны, злобны, аффективно напряжены, агрессивны, испытывают страх.
Варианты персекуторного бреда:
• бред отношения — убежденность в недоброжелательном отношении окружающих
• бред особого значения — усложнение бреда отношения; убежденность в том, что все делается неспроста, имеет особый смысл, специально подстроено.
Варианты бреда особого отношения:
• бред личных двойников — убежденность в существовании своей копии (одной или нескольких), живущей независимой жизнью и компрометирующей больного.
• бред интерметаморфозы (метаболический) — убежденность, что окружающее не соответствует реальности; ведется враждебная игра; все инсценировано.
• бред сутяжничества — упорная борьба за свои права, за «оскорбленные чувства», «за правду», пишут многочисленные жалобы, судятся.
• бред притязания (близок к бреду сутяжничества) — болезненное преувеличение своих прав (социальных, научных) и принижение своих же обязательств перед обществом; пишут многочисленные жалобы, которые подчас нелепы.
• бред собственно преследования — убежденность в наличии постоянной слежки; «преследователи» находятся среди близкого окружения.
• бред физического уничтожения — убежденность в желании убить больного, все находятся в заговоре.
• бред отравления — уверенность в применении против больного ядов, которые добавляют в воду, пищу.
• бред материального ущерба (воровства, ограбления) — убежденность в том, что его постоянно обворовывают.
• бред обнищания — убежденность в том, что его разорили, лишили материальных ценностей близкие люди.
• бред эротического преследования — убежденность в том, что они жертвы сексуальных притязаний и оскорблений; выясняют отношения с мнимыми виновными.
• бред ревности — убежденность в неверности сексуального партнера; систематизированный бред, персонифицированный, что обусловливает социальную опасность больных.
• бред внешней и внутренней «раскрытости» — убежденность, что преследователи постоянно наблюдают (даже за физическими отправлениями), транслируют все по телевидению (внешняя); внутренний мир открыт для преследователей (внутренняя).
• бред пассивного воздействия — убежденность в нахождении под влиянием злых сил; влияние осуществляется на расстоянии посредством современной аппаратуры или психического воздействия (гипноз, телепатия, экстрасенсорика).
• бред овладения — убежденность в том, что он полностью находится во власти преследователей, превращен в робота, зомби, марионетку.
• бред воздействия архаического характера (порчи, колдовства, сглаза, одержимости) — убежденность в том, что воздействуют злые силы («десант средневековья» — по оценке специалистов).
• бред одержимости — убежденность, что в него вселилась нечистая сила, бесы и т.п., различные существа (внутренняя зоопатия); эти существа под кожей (наружная зоопатия или дерматозный бред Экбома,1938).
• бредовые идеи сексуального превращения (бред воздействия) — убежденность в превращенности в лицо противоположного пола, в аномальное существо, животное, в собаку или волка (ликантропия).
Бредовые идеи переоценки собственной личности (бред величия, экспансивный)
Возникает на фоне повышенного настроения.
Мегаломанический бред — идеи величия приобретают грандиозный, сверхфантастический характер (по воле больного меняется мир, планета, погода, политика и т.п.).
Переоценка касается внешности, физических, сексуальных, и психических возможностей, положения в обществе.
Разновидности бреда величия
• Бред физического сексуального могущества — убежденность в способности оплодотворить женщин всего мира и. т. п.
• Бред бессмертия (вечного существования) — убежденность в том, что он будет жить долго или вечно, знает секрет бессмертия.
• Бред любовный (эротический, сексуальный) — убежденность в своей необыкновенной привлекательности; страдают чаще женщины.
Этапы развития любовного бреда:
1. Оптимистический (любовная, аутистическая мечтательность) — реальные факты трактуются как проявления любви («прошел и не заметил — значит, оберегает от нападок общества»).
2. Борьба «за любовь».
3. Пессимистический — необоснованные обвинения к человеку, который (по убеждению больного) был ранее в него влюблен.
4. Ненависти, сексуальных и иных притязаний — со сценами ревности, вторжения в чужую жизнь; возможна физическая расправа.
• Бред высокого, знатного происхождения — убежденность в том, что истинными родителями являются знатные и богатые люди, а настоящие родители — «ненастоящие», усыновили (бред чужих родителей).
• Бред иностранного происхождения — убежденность в том, что он родился в другой стране, пытается в нее въехать.
• Бред богатства — убежденность в наличии у него несметных богатств, которые может раздарить людям.
• Бред изобретательства — убежденность в том, что он сделал величайшее открытие.
• Бред реформаторства — убежденность в том, что он может провести реформы, которые изменят жизнь общества.
• Мессианский бред — убежденность в том, что на него возложена особая миссия с целью установить мир и порядок на Земле.
Депрессивный бред.
Характеризуется приписыванием себе несуществующих недостатков, проступков. Касается психических, физических, биографических и социально-моральных сфер.
Возникает на фоне пониженного настроения.
Варианты депрессивного бреда:
• Бред виновности, греховности, самоуничижения, самообвинения — убежденность, что он отрицательная личность, как по личному мнению, так и по мнению окружающих.
• Бред эротического презрения Керера — убежденность в том, что окружающие считают их падшими в сексуальном отношении; страдают чаще одинокие женщины.
• Бред обвинения — убежденность в правоте того, что окружающие вполне заслуженно обвиняют их в каких-то непристойных и аморальных поступках.
• Ипохондрический бред — убежденность в наличии неизлечимого или постыдного заболевания, несмотря на отсутствие объективных данных.
• Бред духовной ипохондрии — бредовые идеи неудовлетворенности собственным внутренним миром, моральными качествами.
• Бред отрицания (нигилистический бред) — убежденность в наличии тяжелого заболевания и прекращении работы внутренних органов; их исчезновении, гниении, высыхании.
• Бред Котара (синдром отрицательной, меланхолической парафрении) — депрессивные бредовые идеи с чертами громадности и сверхфантастичности; имеет сложную структуру и включает:
— фантастические депрессивные бредовые идеи;
— бред другого содержания;
— галлюцинации;
— сенестопатии;
— явления психического автоматизма;
— деперсонализации.
Сопровождается тяжелым депрессивным аффектом.
Варианты синдрома Котара:
1. Апокалиптический, эсхатологический — распространяется на явления внешнего мира (отрицается наличие мира и людей — «весь мир умер», «гибнет Вселенная», «планета остыла»).
2. Ипохондрический (ипохондрический парафренический синдром) — состояние тревожно-меланхолического аффекта с нелепым ипохондрически-нигилистическим бредом; «вечные муки от особой болезни», «невозможность» смерти — бред мучительного бессмертия: «заслуженная кара».
3. Меланхолический (отрицательного величия, злого могущества) — убежденность в том, что он первопричина мировых катастроф (бред гибели мира, близких); называют себя «изверги», «чудовища»; придумывают для себя самые невероятные способы «расплаты за содеянное».
• Дисморфоманический бред (бред физического недостатка, неприятного для окружающих) — убежденность в наличии у него уродств, неприятного запаха, отмечаемого окружающими.
Бред физического недостатка, неприятного для окружающих, входит в структуру дисморфобии/дисморфомании и включает:
— бред деформации и уродств тела;
— бред отношения;
— депрессивное настроение;
— суицидальные тенденции;
— «симптом зеркала», «фотографии».
Сверхценные идеи: в отличие от бреда, исходно базируются на реальных фактах или личностно значимых темах (ревность, изобретательство, сутяжничество). Патология заключается в неадекватной гипертрофии их значимости, которая полностью овладевает сознанием и подчиняет себе поведение человека. Характерны для паранойяльного склада личности.
Выделяют три группы сверхценных идей:
✓ Переоценка биологических свойств собственной личности.
✓ Переоценка психологических свойств собственной личности или ее творчества.
✓ Переоценка социальных факторов.
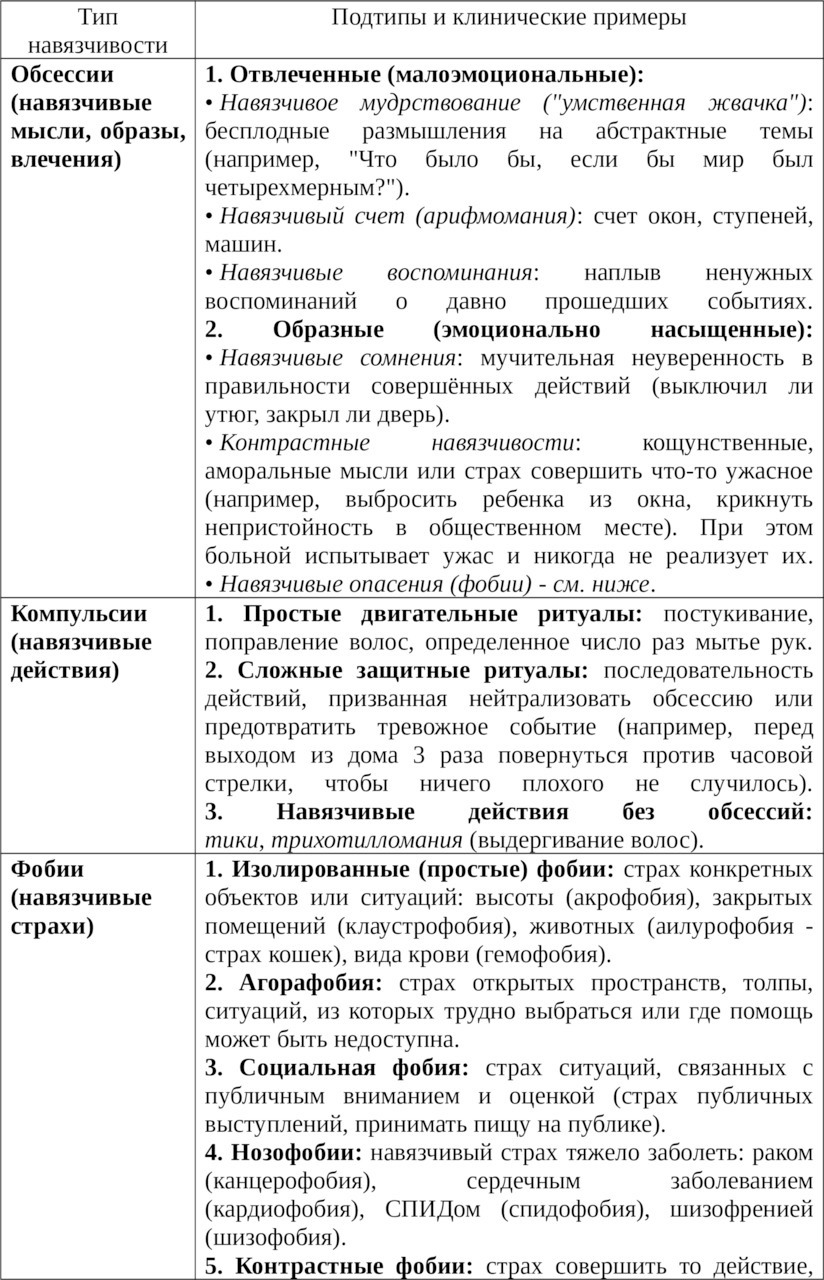
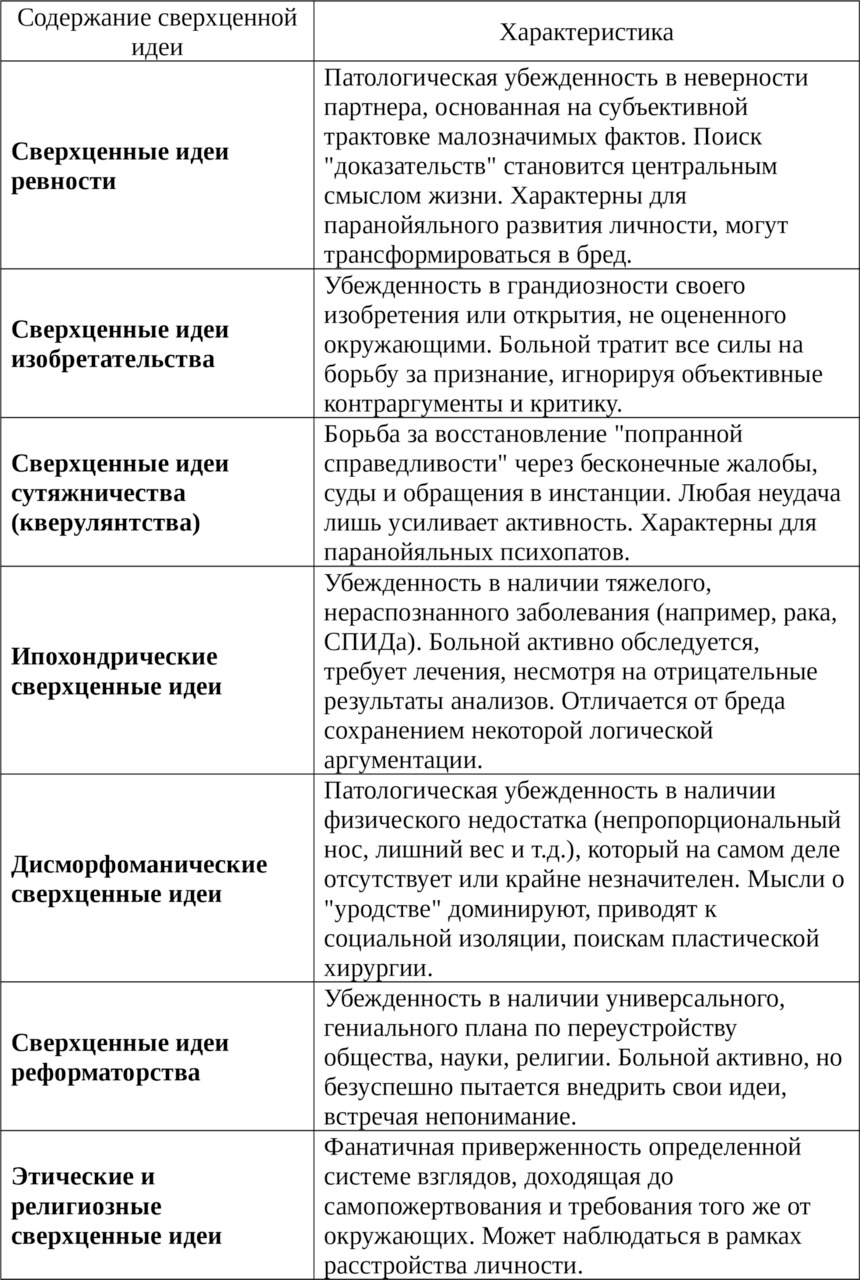
Навязчивые идеи (обсессии): ключевые признаки: непроизвольность, чуждость, сопротивление со стороны больного и сохранность критики. Подразделяются на:
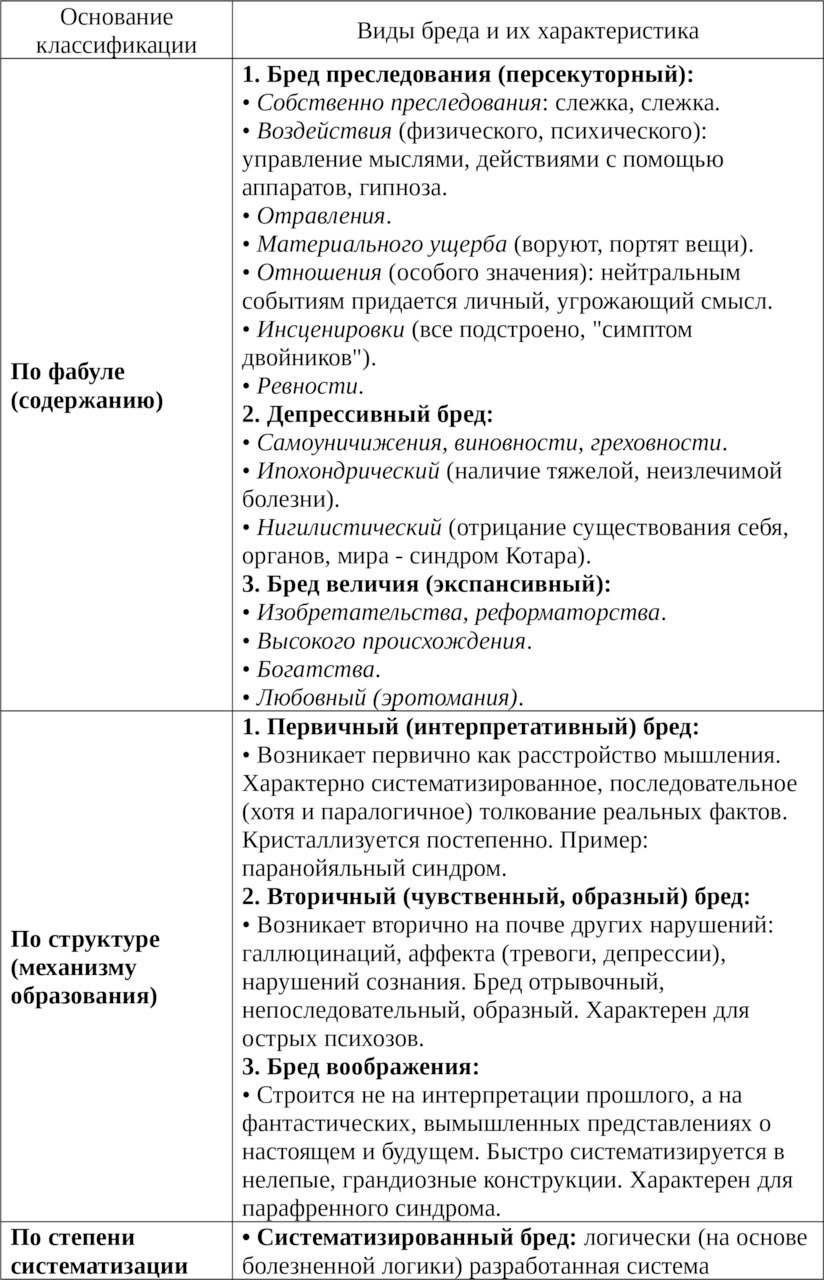

3. Синдромы нарушения мышления
Расстройства мышления редко встречаются изолированно, чаще они входят в структуру конкретных психопатологических синдромов.
Обсессивно-фобический синдром: основное проявление — комплекс навязчивостей: мысли (обсессии), страхи (фобии) и действия (компульсии, ритуалы). Ритуалы носят защитный, компульсивный характер и временно снижают тревогу. Характерен для невроза навязчивых состояний, тревожного расстройства и неврозоподобных вариантов шизофрении.
Паранойяльный синдром: ядро — первичный, монотематический, высокосистематизированный интерпретативный бред (чаще преследования, ревности, сутяжный). Бредовая система логически проработана, галлюцинации отсутствуют. Критика к бреду полностью отсутствует. Наблюдается при паранойяльной шизофрении, инволюционных психозах и паранойяльном расстройстве личности.
Параноидный синдром: бред, как правило, политематический, менее систематизированный, часто сочетается с псевдогаллюцинациями и явлениями психического автоматизма (фактически совпадает с синдромом Кандинского — Клерамбо).
Синдром Кандинского — Клерамбо состоит из трех компонентов:
✓ Псевдогаллюцинации (насильственные, «сделанные» образы, лишенные чувственной яркости, часто с ощущением «вкладывания» извне).
✓ Бред воздействия (убежденность, что мыслями, чувствами и действиями больного управляют извне с помощью техники, гипноза и т.д.).
✓ Психические автоматизмы — чувство отчуждения собственных психических актов:
1) Идеаторный (вкладывание/отнятие мыслей, «эхо-мысли», ментизм, шперрунг).
2) Сенсорный (сенестопатии и другие ощущения воспринимаются как «сделанные»).
3) Моторный (ощущение, что движения совершаются помимо воли).
Синдром характерен для параноидной шизофрении.
Парафренный синдром: сочетание фантастического, несистематизированного бреда величия, бреда воздействия, психических автоматизмов и конфабуляций (вымышленных воспоминаний). Настроение может быть благодушным или приподнятым. Часто является заключительным этапом развития бредовой шизофрении.
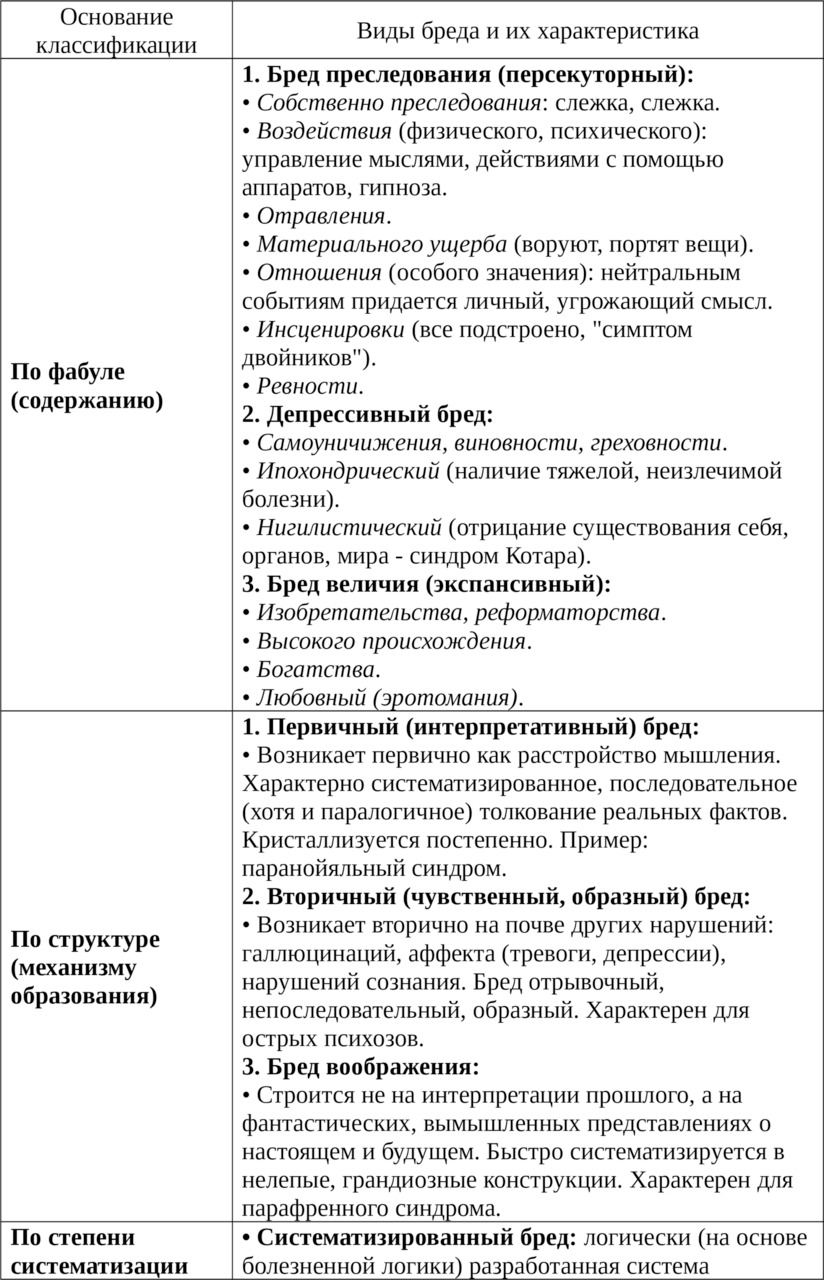

Этапы бредообразования (по В. Маньяну, в модификации)
Этапы отражают динамику развития хронического бреда, характерного для шизофрении.
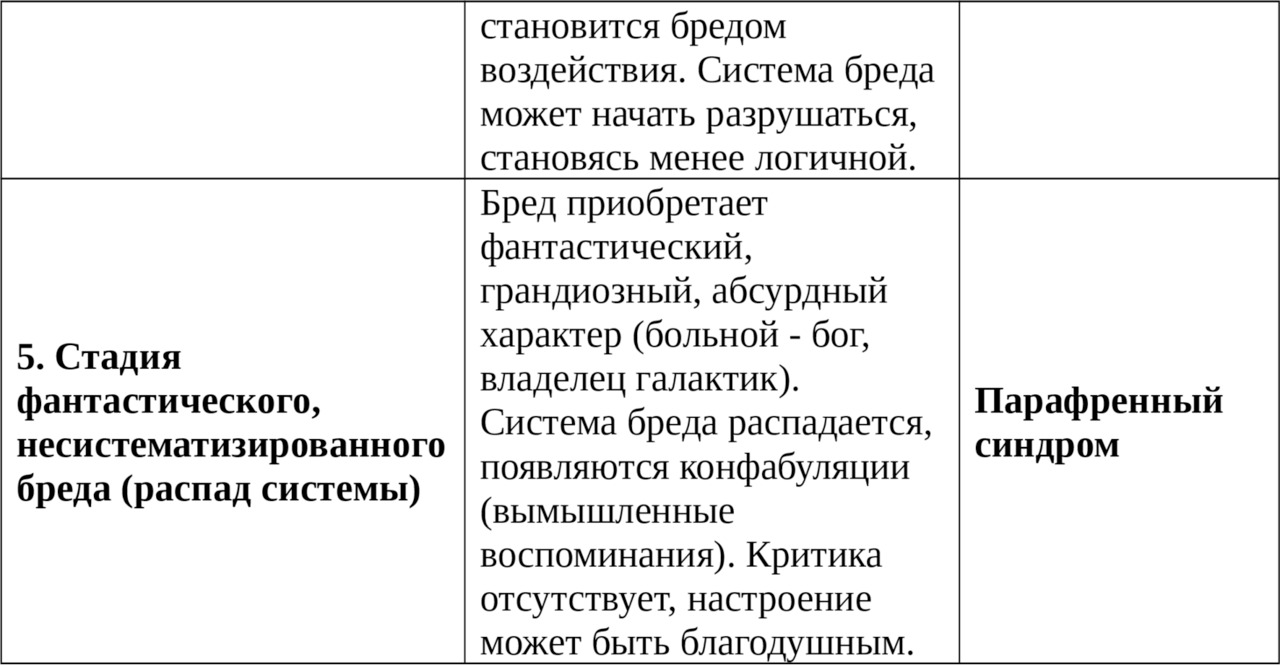
ВОПРОСЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ
1. Назовите и охарактеризуйте три основных нарушения темпа мышления.
2. В чем заключается ключевое различие между бредом и сверхценными идеями?
3. Перечислите три компонента синдрома Кандинского — Клерамбо.
4. Каковы основные диагностические критерии навязчивых идей (обсессий)?
5. Опишите различия между первичным (интерпретативным) и вторичным (чувственным) бредом.
6. Для какого заболевания наиболее характерна патологическая обстоятельность (вязкость) мышления?
7. Что такое резонерство и при каком расстройстве оно чаще всего встречается?
ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОГО ИЗУЧЕНИЯ
1. Проанализируйте, как нарушения ассоциативного процесса при шизофрении (разорванность, резонерство) могут влиять на социальную коммуникацию и адаптацию пациента.
2. Сравните синдром Кандинского — Клерамбо и паранойяльный синдром. Какие патогенетические механизмы могут лежать в основе различий в структуре бреда (систематизированный, интерпретативный, с явлениями автоматизмов)?
3. Обсессивно-фобический синдром может встречаться как при невротических расстройствах, так и при шизофрении. Какие клинические особенности навязчивостей могут указывать на прогредиентный эндогенный процесс?
4. Обсудите этические и диагностические сложности, возникающие при работе с пациентом, у которого сверхценные идеи граничат с бредом (например, сутяжничество). Какова тактика врача в такой ситуации?
ТЕМЫ ДОКЛАДОВ
1. Первичный и вторичный бред: клинико-патогенетические различия и диагностическое значение.
2. Синдром Кандинского — Клерамбо как «ядерный» синдром шизофрении: структура, динамика и терапевтические резистентности.
3. Эволюция бреда при шизофрении: от паранойяльного к парафренному синдрому (по В. Маньяну).
4. Навязчивые, сверхценные и бредовые идеи: проблема дифференциальной диагностики на границах нормы и патологии.
5. Феноменология расстройств ассоциативного процесса при шизофрении: от резонерства до шизофазии.
6. Бредовые синдромы в сравнительной психиатрии: особенности бредообразования при шизофрении, аффективных и органических расстройствах.
7. Современные нейробиологические гипотезы бредообразования: от нарушения дофаминергической передачи до теории «прогнозирующего мозга».
8. Ипохондрический бред: от синдрома Котара до соматоформных расстройств.
9. Расстройства мышления в детском и подростковом возрасте: диагностические ловушки и особенности.
10. Индуцированное бредовое расстройство: психопатология, социальные и культурные контексты.
ПРАКТИЧЕСКАЯ ЧАСТЬ / КЕЙС ДЛЯ РАЗБОРА
Анамнез: Пациент М., 44 года, инженер. Наблюдается психиатрами в течение 8 лет. Жалуется на то, что на него «воздействуют специальным прибором сотрудники спецслужб». Считает, что прибор «посылает лучи», которые вызывают неприятные ощущения в голове и теле, «управляют его мыслями». Одновременно с этим слышит в голове «тихие, роботизированные» голоса, которые комментируют его действия, иногда оскорбляют. Для защиты от воздействия самостоятельно смастерил «защитную сетку» из проволоки, которую носит на голове, однако это не помогает. Ранее менял место жительства, но симптомы возобновились.
Психический статус: В беседе формально ориентирован. Настроение напряженное. Сосредоточен на своих переживаниях. Активно и эмоционально предъявляет вышеописанные жалобы. В речи склонен к детализации. Критики к своему состоянию отсутствует. Продуктивных нарушений восприятия кроме описанных «голосов» не выявляется. Интеллект сохранен.
Задание:
— Какой психопатологический синдром является ведущим в представленной клинической картине? Обоснуйте свой ответ.
— Какое заболевание можно предположить в качестве основного диагноза? Какие дополнительные сведения из анамнеза и данные обследований необходимы для его подтверждения?
— Предложите основные направления терапевтической тактики в отношении данного пациента.
§3. Расстройства памяти
Память, как интегративная функция центральной нервной системы, составляет основу личного опыта, обучения и адаптивного поведения. Нарушения мнестической деятельности — от транзиторных эпизодов до прогрессирующего слабоумия — представляют собой междисциплинарную проблему, находящуюся на стыке психиатрии, неврологии и нейропсихологии. Данная глава предоставляет всеобъемлющий обзор патофизиологических механизмов, клинической семиотики и синдромологии расстройств памяти. Акцент сделан на операционализации диагностических критериев, проведении дифференциального диагноза и формулировании обоснованных терапевтических и реабилитационных стратегий, что является необходимым навыком для клинициста любой специальности.
Ключевые определения
Память — это сложный, многоуровневый психический процесс, обеспечивающий накопление, консолидацию, хранение и избирательное воспроизведение информации. С нейропсихологической точки зрения, память является не единым факультетом, а системой взаимодействующих модулей, каждый из которых имеет специфический нейроанатомический субстрат.
Амнезия — это тотальное или парциальное выпадение памяти на события определенного временного периода или категории информации. Критическим для диагностики является определение типа амнезии (ретроградная/антероградная/фиксационная), ее динамики (острая/хроническая, стабильная/прогрессирующая) и связи с этиологическим фактором.
Парамнезия — это качественное извращение памяти, характеризующееся ложными или искаженными воспоминаниями, которые субъективно воспринимаются пациентом как подлинные. Парамнезии не являются простыми ошибками воспоминания; они отражают глубокое нарушение процесса атрибуции и контекстуализации информации.
Корсаковский амнестический синдром — это органический психопатологический синдром, ядро которого составляет триада: 1) грубая фиксационная амнезия, 2) тотальная антероградная амнезия, 3) конфабуляторная деятельность на фоне относительной сохранности формальных интеллектуальных способностей и критики к другим сферам. Синдром служит классическим примером нарушения консолидации следов памяти.
Рабочая (оперативная) память — это система временного удержания и манипулирования информацией, необходимой для решения текущих когнитивных задач. Ее нарушения, часто малозаметные при рутинном обследовании, лежат в основе дезадаптации при широком спектре неврологических и психиатрических заболеваний.
1. Нейробиологические основы памяти
Современные представления о памяти базируются на теории о распределенных нейронных ансамблях. Процесс запоминания включает несколько стадий:
Кодирование (Encoding): Первичная обработка сенсорной информации с выделением значимых признаков. Задействованы префронтальная кора и специфические сенсорные зоны.
Консолидация (Consolidation): Переход кратковременного следа в долговременный, устойчивый. Этот процесс, зависящий от синтеза новых белков и структурных изменений синапсов (долговременная потенциация), критически зависит от функции гиппокампа и медиальных височных долей.
Хранение (Storage): Долговременное удержание информации в коре больших полушарий, преимущественно в неокортексе, где следы памяти распределяются по модальностям.
Воспроизведение (Retrieval): Активное извлечение информации из хранилища, требующее скоординированной работы префронтальной коры (управляющие функции, стратегии поиска) и гиппокампа (реконтекстуализация).
Нейротрансмиттерные системы: Ацетилхолинергическая система (базальные ядра Мейнерта) играет ключевую роль в процессах внимания и кодирования. Глутаматергическая система, через NMDA-рецепторы, опосредует синаптическую пластичность. Дофаминергическая и норадренергическая системы модулируют процессы консолидации, связывая их с эмоциональным значимым опытом.
Классификация расстройств памяти: клинико-патофизиологический подход
Расстройства памяти систематизируются по нескольким осям:
✓ По модальности: эпизодическая (автобиографическая), семантическая (знания о мире), процедурная (навыки), рабочая память.
✓ По временному параметру: кратковременная (секунды-минуты) и долговременная (годы) память.
✓ По характеру нарушения:
Количественные (Дисмнезии): гипермнезия, гипомнезия, амнезия.
Качественные (Парамнезии): псевдореминисценции, конфабуляции, криптомнезии, эхомнезии.
Дисмнезии
Гипермнезия — патологическое обострение памяти, при котором непроизвольно всплывают малозначительные детали прошлого. Это не усиление памяти как таковой, а нарушение селективности воспроизведения, часто связанное с растормаживанием следов.
Клинический пример: пациент в маниакальном состоянии часами рассказывает о несущественных деталях событий многолетней давности, но не может удержать в памяти тему текущей беседы.
Дифференциальный диагноз: необходимо отличать от феноменов ярких воспоминаний в норме (например, «вспышки прошлого» в критические моменты жизни). Патологическая гипермнезия дезорганизует мышление и является продуктивным симптомом.
Гипомнезия — общее ослабление памяти. Начинается, как правило, с трудностей воспроизведения имен, дат, деталей («симптом кончика языка»). По мере прогрессирования нарушается запоминание нового материала.
Сопутствующий симптом — анэкфория: невозможность самостоятельно извлечь из памяти нужное слово или факт при сохранности узнавания. Пациент не может вспомнить название предмета, но безошибочно выбирает его из предложенных вариантов.
Этиология: наиболее частая причина — церебральный атеросклероз и другие формы дисциркуляторной энцефалопатии. Также наблюдается при астенических синдромах любой природы (постинфекционные, посттравматические), при депрессиях («псевдодеменция»).
Амнезия — наиболее драматичное проявление мнестического дефицита. Топико-диагностическое значение имеет точное определение ее типа:
✓ Фиксационная амнезия: ядро корсаковского синдрома. Пациент не усваивает новую информацию, живя в постоянно «обновляющемся» настоящем. При попытке сообщить ему что-либо, он может повторить это сразу же (за счет сохранной оперативной памяти), но через 5—10 минут информация полностью утрачивается. Тест на запоминание 10 слов выявляет полное отсутствие кривой обучения.
✓Антероградная амнезия: распространяется на период после начала острого заболевания (травмы, интоксикации, инсульта). Пациент помнит события до болезни, но не может запомнить ничего нового. Часто сочетается с фиксационной амнезией.
✓Ретроградная амнезия: затрагивает период до патологического воздействия. Характерен градиент во времени: свежие воспоминания страдают в первую очередь и в наибольшей степени (закон Рибо), в то время как детские и юношеские воспоминания могут оставаться интактными. Наблюдается при черепно-мозговых травмах, электросудорожной терапии.
✓ Диссоциативная (психогенная) амнезия: [F44.0] выборочное вытеснение из памяти эмоционально заряженных, травматических событий. Часто носит тематический характер (например, амнезия конкретного эпизода насилия). В отличие от органической амнезии, часто бывает обратимой в состоянии гипноза или при фармакодиагностической пробе с барбамилом.
Парамнезии: семиотика искажения памяти
✓ Псевдореминисценции («иллюзии памяти») — это смещение реальных событий во времени. Пациент заполняет пробелы в памяти фактами из своего прошлого опыта.
Пример: пациент с деменцией, находящийся в больнице 3 месяца, уверенно заявляет, что «вчера был на даче, копал грядки». Это действие было привычным для него в прошлом, но перенесено в настоящее.
Нейропсихологическая основа: нарушение «временной разметки» воспоминаний при относительной сохранности их содержания.
✓ Конфабуляции («галлюцинации памяти») — это замещение пробелов в памяти вымышленными, не происходившими событиями.
✓ Замещающие (мнемонические) конфабуляции: бедные, обыденные по содержанию, часто меняются при повторных расспросах. Характерны для корсаковского синдрома. Пациент, не помнящий, чем занимался сегодня, может сказать, что «ходил в магазин», «читал газету».
✓ Фантастические (бредоподобные) конфабуляции: гротескные, невероятные истории о необыкновенных приключениях, великих открытиях, встречах с известными людьми. Входят в структуру парафренного синдрома при шизофрении или прогрессивном параличе. Критическое отношение отсутствует.
✓ Криптомнезии — нарушения атрибуции источника информации.
Присвоение (ассимилятивные криптомнезии): пациент воспринимает услышанную историю, прочитанную мысль или сновидение как часть собственной биографии. В легкой форме встречается у здоровых людей, но при патологии носит стойкий характер.
Отчуждение (отчуждающие криптомнезии): собственные мысли и поступки начинают восприниматься как заимствованные извне, «вложенные» кем-то. Этот феномен является проявлением идеаторного автоматизма (синдром Кандинского-Клерамбо) и имеет важное диагностическое значение для шизофрении.
✓ Эхомнезия (редуплицирующая парамнезия Пика) — устойчивое ощущение, что текущее событие уже происходило, но не в виде мгновенного пароксизма (как при déjà vu), а как протяженное во времени переживание. Пациент может жаловаться, что «этот разговор у нас уже был вчера», хотя это не так. Связана с поражением теменно-височных отделов.
Корсаковский амнестический синдром: клиника, этиология, прогноз
Это классический образец «чистого» расстройства памяти.
Клиническая картина: пациент полностью дезориентирован в месте, времени и обстоятельствах (амнестическая дезориентировка). Он не знает, где находится, какой сегодня день, что происходило несколько минут назад. При этом он может поддерживать связную беседу на отстраненные темы, сохраняет словарный запас и навыки счета. Характерна анозогнозия — отсутствие критики к грубому нарушению памяти. Конфабуляции носят компенсаторный, неустойчивый характер.
Этиология: классическая причина — дефицит тиамина (витамина В1) на фоне хронического алкоголизма (алкогольная энцефалопатия Гайе-Вернике с переходом в корсаковский психоз). Однако синдром может быть результатом любой другой причины двустороннего поражения гиппокампа и мамиллярных тел: черепно-мозговая травма, гипоксия, герпетический энцефалит, опухоли дна III желудочка.
Диагностика: помимо клинической картины, ключевое значение имеет нейровизуализация (МРТ), выявляющая атрофию сосцевидных тел и истончение свода мозга.
Прогноз: при алкогольной этиологии и своевременном назначении тиамина возможна частичная компенсация, но полное восстановление встречается редко. При постгипоксических и постэнцефалитических формах прогноз часто менее благоприятен.
Дифференциальная диагностика мнестических расстройств
Подход к пациенту с жалобами на память должен быть системным:
✓ Органические амнезии и Диссоциативные амнезии: ключевое отличие — наличие/отсутствие органического фактора и психологической выгоды. Диссоциативные амнезии избирательны, часто сопровождаются другими конверсионными симптомами.
✓ Корсаковский синдром и Болезнь Альцгеймера: при корсаковском синдроме страдает в первую очередь память, тогда как другие когнитивные функции (речь, праксис, гнозис) относительно сохранны. При БА мнестические нарушения сочетаются с афазией, апраксией, агнозией и быстро прогрессируют.
✓ Делирий и Деменция: в состоянии делирия нарушения памяти носят колебательный характер и связаны с помрачением сознания. При деменции сознание формально ясное, а нарушения памяти стабильны или прогрессируют.
Принципы терапии и реабилитации
Этиотропная терапия: устранение причины (например, назначение тиамина при алкогольной энцефалопатии, сосудистая терапия при дисциркуляторной энцефалопатии).
Фармакотерапия когнитивного дефицита: ингибиторы ацетилхолинэстеразы (донепезил, ривастигмин) и мемантин (антагонист NMDA-рецепторов) — стандарт лечения при деменции альцгеймеровского типа.
Немедикаментозные методы:
Когнитивная реабилитация: тренировка стратегий компенсации (ведение дневников, использование электронных органайзеров, мнемотехники).
Психотерапия: работа с пациентом и его семьей для принятия болезни, снижения тревоги, создания безопасной среды.
Физическая активность и диета: доказано положительное влияние аэробных нагрузок и средиземноморской диеты на когнитивный резерв.
ВОПРОСЫ ДЛЯ ПОДГОТОВКИ К ЗАНЯТИЮ
1. Опишите нейроанатомический субстрат и нейрохимические механизмы процесса консолидации памяти.
2. Назовите и проиллюстрируйте клиническими примерами четыре основных типа качественных нарушений памяти (парамнезий).
3. В чем заключается различие между фиксационной и антероградной амнезией?
4. Перечислите диагностические критерии корсаковского амнестического синдрома. Какой этиологический фактор является наиболее частым?
5. Опишите феномен анэкфории и его значение в диагностике гипомнезии.
6. Каковы ключевые дифференциально-диагностические признаки, позволяющие отличить диссоциативную амнезию от органической?
7. Назовите основные классы фармакологических препаратов, используемых для лечения когнитивных нарушений при деменции альцгеймеровского типа.
ВОПРОСЫ ДЛЯ САМОСТОЯТЕЛЬНОГО ИЗУЧЕНИЯ
1. Проанализируйте современные данные о роли патологии тау-белка и бета-амилоида в патогенезе болезни Альцгеймера. Как эти знания трансформируются в разработку новых методов диагностики и лечения?
2. Сравните нейропсихологические профили при деменции с тельцами Леви и лобно-височной дегенерации. Какие особенности нарушений памяти, внимания и поведения будут иметь ключевое значение для дифференциальной диагностики?
3. Обсудите этические и юридические аспекты работы с пациентом, страдающим прогрессирующей деменцией. Как решается вопрос о его дееспособности, информированном согласии на лечение и распоряжении имуществом?
4. Разработайте программу когнитивной реабилитации для пациента с последствиями черепно-мозговой травмы, у которого ведущим является нарушение рабочей памяти и функций планирования.
ТЕМЫ ДОКЛАДОВ
1. Феномен конфабуляций при корсаковском синдроме: механизмы возникновения и диагностическое значение.
2. Диссоциативная амнезия: психологические механизмы вытеснения и отличие от органических амнезий.
3. Нарушения автобиографической памяти как маркер начала лобно-височной дегенерации.
4. Сравнительный анализ мнестических нарушений при болезни Альцгеймера и сосудистой деменции.
5. Нейрохимические системы памяти: почему холинергические препараты эффективны при болезни Альцгеймера?
6. Нарушения рабочей памяти при шизофрении: нейробиологическая основа и связь с формальными расстройствами мышления.
7. Психогенная амнезия в судебно-психиатрической практике: симуляция или расстройство?
8. Посттравматическая амнезия: нейрофизиологические механизмы и закон Рибо.
9. Нейропсихологические методы дифференциальной диагностики амнезий.
10. Перспективы применения ноотропов и нейропептидов в коррекции мнестических расстройств.
11. Немедикаментозная реабилитация расстройств памяти: эффективность когнитивного тренинга и методов мнемотехники.
12. Этические проблемы диагностики и ведения пациентов с прогрессирующей амнезией.
ПРАКТИЧЕСКАЯ ЧАСТЬ / КЕЙС ДЛЯ РАЗБОРА
Клинический случай:
Бесплатный фрагмент закончился.
Купите книгу, чтобы продолжить чтение.
